Rapport fra tilsyn med helsetjenester til somatiske pasienter som blir flyttet grunnet mangel på plass - Drammen sykehus 2019
Oppfølging av tilsynet
I dette tilsynet ble det ikke avdekket lovbrudd. Tilsynet er derfor avsluttet.
Fylkesmannen i Oslo og Viken har i samarbeid med Fylkesmannen i Innlandet gjennomført tilsyn med Vestre Viken HF og besøkte i den forbindelse Drammen sykehus fra 2. til 5. desember 2019. Vi undersøkte om helseforetaket sørger for at helsetjenesten til utlokaliserte pasienter som flyttes på grunn av plassmangel, blir utført i samsvar med aktuelle lovkrav og slik at pasientene får trygge og gode tjenester.
Tilsynet ble gjennomført som del av et landsomfattende tilsyn initiert av Statens helsetilsyn.
Det ble ikke avdekket lovbrudd under tilsynet.
På bakgrunn av at virksomheten har iverksatt nødvendige risikoreduserende tiltak og følger med på at disse fungerer, finner vi at tjenestene til utlokaliserte pasienter ikke utgjør brudd på forsvarlighetskravet i spesialisthelsetjenesteloven § 2-2.
Tilsynet er avsluttet.
Utkast til rapport ble sendt Vestre Viken HF 24. februar 2020. Vi mottok helseforetakets tilbakemelding på rapportutkastet, i e-post datert 17. mars 2020.
I denne endelige rapporten har vi innarbeidet virksomhetens tilbakemeldinger, slik at faktagrunnlaget fremstår korrekt.
1. Tilsynets tema og omfang
I dette kapittelet beskriver vi hva som ble undersøkt i tilsynet.
Fylkesmannen har undersøkt om helseforetaket sørger for at utlokaliserte somatiske pasienter får forsvarlige tjenester.
Med «utlokalisert pasient» mener vi i dette tilsynet en innskrevet pasient som, på grunn av plassmangel, mottar spesialisthelsetjenester på en annen sengepost enn den som har fagspesifikk sykepleiekompetanse på pasientens aktuelle helseproblem. Legene som har fagspesifikk kompetanse på pasientens helseproblem, beholder vanligvis det medisinskfaglige ansvaret. Men pasientene inkluderes i tilsynet også dersom det medisinskfaglige ansvaret skulle bli overført til leger tilknyttet mottakende sengepost.
Tilsynets tema er valgt med bakgrunn i at utlokalisering innebærer en økt risiko for pasientene, særlig med tanke på tilgang til kvalifisert personell. Spesialisthelsetjenesten er generelt en høyrisikovirksomhet. Kompleksiteten er stor, med mange mer og mer spesialiserte profesjonsgrupper involvert, avansert utstyr og teknologi, økende behov for kommunikasjon og samhandling m.m. Utlokalisering av pasienter innebærer at kravene til kompenserende tiltak øker og at ledere og medarbeidere derfor må ha skjerpet bevissthet om risikostyring og risikohåndtering. Fylkesmannen har derfor gjennom dette tilsynet undersøkt om helseforetaket iverksetter nødvendige risikoreduserende tiltak.
Tilsynet omfatter somatiske spesialisthelsetjenester til utlokaliserte pasienter med helseproblemer som sorterer under:
- ortopedisk kirurgi
- gastrokirurgi
- indremedisin, alle spesialiteter
Tilsynet gjelder utlokalisering med varighet minst ett døgn. Utskrivningsklare pasienter som flyttes på grunn av plassmangel inngår ikke, da de i prinsippet er vurdert til ikke lenger å ha behov for spesialisthelsetjenester.
Helseforetakets praksis ble undersøkt ut fra følgende problemstillinger:
- Ivaretas pasientsikkerheten – generelt og individuelt for den enkelte pasient – ved beslutning om utlokalisering?
- Sørger helseforetaket for at pasientsikkerheten ivaretas ved beslutning om utlokalisering?
- Er det ved utlokaliseringstidspunktet planlagt for nødvendige medisinskfaglige og sykepleiefaglige observasjoner, oppfølging og tiltak?
- Sørger helseforetaket for at det gjennomføres slik planlegging?
- Blir utlokaliserte pasienter medisinskfaglig og sykepleiefaglig vurdert og fulgt opp i henhold til planlagte observasjoner, oppfølging og tiltak?
- Sørger helseforetaket for slik vurdering og oppfølging?
2. Aktuelt lovgrunnlag for tilsynet
Fylkesmannen er gitt myndighet til å føre tilsyn med spesialisthelsetjenesten, etter helsetilsynsloven § 4.
Et tilsyn er en kontroll av om virksomheten er i samsvar med lov- og forskriftsbestemmelser. Vi gir derfor her en oversikt over kravene som ble lagt til grunn i tilsynet.
2.1 Forsvarlighetskravet
Kravet om forsvarlighet fremgår av lov om spesialisthelsetjenesten m.m. (spesialisthelsetjenesteloven) § 2-2. Bestemmelsen lyder:
Helsetjenester som tilbys eller ytes i henhold til denne loven skal være forsvarlige. Spesialisthelsetjenesten skal tilrettelegge sine tjenester slik at personell som utfører tjenestene, blir i stand til å overholde sine lovpålagte plikter, og slik at den enkelte pasient eller bruker gis et helhetlig og koordinert tjenestetilbud.
Forsvarlighetskravet er forankret i anerkjent fagkunnskap, faglige retningslinjer og allmenngyldige samfunnsetiske normer. Faglige retningslinjer og veiledere kan være ett av flere bidrag til å gi forsvarlighetskravet et innhold. Anbefalinger gitt i nasjonale faglige retningslinjer er ikke rettslig bindende, men normerende og retningsgivende ved å peke på ønskede og anbefalte handlingsvalg, jf. https://helsedirektoratet.no/metoder-og-verktoy. Følgende publikasjoner fra Helsedirektoratet og Helse- og omsorgsdepartementet er særlig aktuelle for dette tilsynet:
- Veileder til forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten (IS-2620)
- Rundskriv I-2/2013 Lederansvaret i sykehus
- Faglige og organisatoriske kvalitetskrav for somatiske akuttmottak (IS-2236)
- Hendelsesanalyse: Håndbok for helsetjenesten (IS-0583)
Ledelsen skal gjennom sin styring og oppfølging av tjenestene som ytes, sikre forsvarlige tjenester. Bakgrunnen for at vi her legger til grunn IS-2236 er det som står i innledningen til disse nasjonale faglige retningslinjene:
Sykehusenes akuttmottak illustrerer mange generelle problemstillinger ved organisering av spesialisthelsetjenester (…). Ledelse, organisering og styring av akuttmottak byr på flere faglige og styringsmessige utfordringer. (…) Det betyr at flere avdelinger i sykehuset er involvert i tjenesteytingen i akuttmottaket; noe som krever samhandling på tvers av avdelinger både på ledelsesnivå og på operativt nivå.
I dette tilsynet er særlig retningslinjenes kapittel 3, 8, 9, 10 og 13 relevante. Når det gjelder IS-0583, fremheves det i forordet at helsetjenesten må lære av uønskede hendelser, og at hendelser må analyseres for å forstå årsakene. Videre står det at risikoanalyser er viktige verktøy i planlegging av virksomheten for å forebygge uønskede hendelser. Følgelig legger vi til grunn at slike analyser bør være sentrale i arbeidet med å sikre gode og trygge tjenester. Vi vurderer at særlig kapittel 1, tabell 17 og vedlegg 1 er relevante for å gi innhold til kravet om forsvarlige tjenester.
Det fremgår av journalforskriftens § 8 – krav til journalens innhold, at journalen skal inneholde relevante og nødvendige opplysninger. Journalnotat skal føres fortløpende og uten ugrunnet opphold når det blir foretatt nye undersøkelser og spesialtilsyn eller gjøres nye vurderinger / bestemmelser vedrørende en pasient. Informasjon gitt til pasienten om aktuell tilstand og videre plan skal dokumenteres i journalen.
Konsensus i relevante fagmiljøer er også en viktig kilde til informasjon om hva som er faglig forsvarlig praksis.
Det forventes at helseforetaket
- har overordnede kriterier og en omforent praksis for utlokalisering
- gjør en medisinsk vurdering av om den enkelte pasient kan utlokaliseres
- ved utlokaliseringstidspunktet har gjennomført en planlegging av nødvendige medisinskfaglige og sykepleiefaglige observasjoner, oppfølging og tiltak, og at det er gjort av lege og sykepleier med fagspesifikk kompetanse på pasientens aktuelle helseproblem
- gjennomfører medisinskfaglig og sykepleiefaglig vurdering og oppfølging i henhold til planlagte observasjoner, oppfølging og tiltak
2.2 Plikt til systematisk ledelse og kvalitetsforbedring
Forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten beskriver virksomhetens plikt til å arbeide systematisk for kvalitetsforbedring og pasientsikkerhet. Denne plikten fremgår også av spesialisthelsetjenesteloven § 3-4 a. Forskriften trådte i kraft 1. januar 2017 og innebærer en videreføring og presisering av kravene i den tidligere gjeldende forskrift om internkontroll i helse- og omsorgstjenesten.
Kravet til forsvarlighet som rettes mot virksomheter omfatter flere forhold som sammenfaller med kravet til ledelse og kvalitetsforbedring, herunder systematisk arbeid for å ivareta pasientsikkerhet.
Ledere på alle organisatoriske nivåer i helseforetaket må legge til rette for å følge opp at helsetjenestene er i tråd med gjeldende regelverk og av god nok kvalitet. Det innebærer at ledelsen må ha kunnskap om kvaliteten på virksomhetens tjenester, inkludert oversikt over risiko og uønskede hendelser, for å kunne iverksette riktige tiltak for å redusere risiko og ivareta pasientsikkerheten. Se også IS-2620.
Det forventes at helseforetaket har:
- identifisert utlokalisering som et risikoområde og iverksatt nødvendige risikoreduserende tiltak, og følger opp om tiltakene fungerer etter som planlagt
- oversikt over utlokaliserte pasienter
- tydeliggjort ansvar og beslutningsmyndighet samt ressurs- og kompetansebehov ved utlokalisering, og følger opp at dette etterleves og fungerer i praksis
- tilrettelagt for nødvendig informasjonsutveksling, kommunikasjon og samhandling på tvers av profesjoner og organisatoriske enheter, og følger opp at det fungerer
- tilrettelagt for eventuell nødvendig kompetanseoverføring mellom avgivende og mottakende sengepost/enhet, og følger opp at det fungerer som planlagt
- innarbeidet praksis der tilbakemeldinger fra pasienter/pårørende benyttes i helseforetakets kontinuerlige kvalitetsforbedring på lik linje med informasjon om andre deler av tjenesten
2.3 Informasjon og pasientmedvirkning
Helseinstitusjoner som omfattes av spesialisthelsetjenesteloven, har plikt til å sørge for at det gis informasjon som pasienten og/eller pårørende har rett til å motta etter pasient- og bruker- rettighetsloven.
Pasientmedvirkning i helsetjenesten er regulert i pasient- og brukerrettighetsloven og forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten. Etter pasient- og brukerrettighetsloven §§ 3-1 og 3-2 skal pasienter få nødvendig informasjon om sin helsetilstand og tjenestetilbudet, og pasienten har rett til å medvirke ved gjennomføringen av helsetjenester. Medvirkningens form skal tilpasses pasientens evne til å gi og motta informasjon. Informasjon om eget pasientforløp i tråd med pasient- og brukerrettighetsloven § 3-2 er en sentral pasientrettighet. Dette gjelder også ved utlokalisering, som er en situasjon som kan oppleves utrygg av den enkelte pasient.
Informasjon til pasienter må gis på en måte som gjør at pasienten kan forstå den, og personellet skal tilstrebe å sikre seg at pasienten har forstått innholdet i og betydningen av informasjonen, se pasient- og brukerrettighetsloven § 3-5.
I forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten §§ 6 til 9 stilles det krav om at virksomheten gjør bruk av erfaringer fra pasienter i arbeidet med forbedring av virksomheten, jf. kapittel 3.2. Leder ved avgivende sengepost må følge med på at informasjon gis og at tilbakemeldinger fra enkeltpasienter om deres erfaringer og/eller bekymringer fanges opp og dokumenteres.
Det forventes at tilbakemeldinger fra pasienter/ pårørende benyttes i helseforetakets kontinuerlige kvalitetsforbedring på lik linje med informasjon om andre deler av tjenesten.
3. Beskrivelse av faktagrunnlaget
Her gjøres det rede for hvordan virksomhetens aktuelle tjenester fungerer, inkludert virksomhetens tiltak for å sørge for at kravene til kvalitet og sikkerhet for tjenestemottakerne blir overholdt.
Helseforetakets organisering
Ifølge Utviklingsplan 2035 sup>1 ble helseforetaket Vestre Viken etablert i 2009 og leverer spesialisthelsetjenester til om lag 483000 innbyggere i 26 kommuner (tall fra 2018).
Når det gjelder lederstruktur, er organisasjonen formelt delt inn i fire nivåer, bestående av administrerende direktør, klinikkdirektører, avdelingssjefer og seksjonsledere.
Vestre Viken HF er organisert sup>2 i åtte klinikker, hver ledet av klinikkdirektør og seks stabsavdelinger, hver ledet av direktør.
- Klinikkene er:
- Bærum sykehus
- Drammen sykehus
- Kongsberg sykehus
- Ringerike sykehus
- Psykisk helse og rus
- Prehospitale tjenester
- Medisinsk diagnostikk
- Intern service
- Stabsavdelingene er:
- Kompetanse
- Medisin og helsefag
- Administrasjon og kommunikasjon
- Teknologi
- Økonomi og
- Prosjekt Nytt sykehus i Drammen
Somatisk virksomhet foregår på de fire lokal- og akuttsykehusene, Bærum, Drammen, Kongsberg og Ringerike. I tillegg drives et distriktsmedisinsk senter, Hallingdal sjukestugu, som en avdeling under Ringerike sykehus. Drammen sykehus og Bærum sykehus har også områdefunksjoner. De somatiske sykehusene har ifølge utviklingsplanen en samlet kapasitet på ca. 770 senger og 400 poliklinikk- og dagbehandlingsplasser.
Som det fremkommer senere i rapporten ble Drammen sykehus valgt ut som tilsynsobjekt og tilsynet er således begrenset til dette sykehuset.
Drammen sykehus er inndelt i åtte avdelinger, hver ledet av avdelingssjef:
- Avdeling for ortopedi og akuttmottak (ORT/AKU)
- Medisinsk avdeling (MED)
- Kirurgisk avdeling (KIR)
- Avdeling for anestesi, intensiv og operasjon (AIO)
- Øre-, nese- og hals-avdelingen (ØNH)
- Avdeling for nevrologi, revmatologi og rehabilitering (NRH)
- Barne- og ungdomsavdelingen (BARN)
- Avdeling for gynekologi og fødselshjelp (GYN/FØDE)
Tilsynet er videre avgrenset til avdelingene ORT/AKU, MED og KIR. ORT / AKU har følgende inndeling:
- Ortopedisk sengepost
- Dagkirurgisk poliklinikk
- Ortopediske leger for henholdsvis generell-, protese-, rygg- og dagkirurgi samt ortopediske LIS
- Akuttmottak/observasjonspost
Observasjonsposten i Akuttmottaket har åtte senger, to for kirurgiske pasienter, fem for ortopediske pasienter og en for nevrologiske pasienter. Sengeposten og akuttmottaket ledes av avdelingssykepleier/seksjonsleder, mens de ortopediske legene ledes av seksjonsoverleger på det enkelte felt.
Kontortjeneste er også organisert i avdeling for AKU/ORT. MED har følgende inndeling:
- Med 1 med senger for fagområdene hjerte- og fordøyelsessykdommer, i tillegg til driftsansvar for medisinsk observasjonspost med 12 senger
- Med 2 med senger for fagområdene lungesykdommer og generell indremedisin
- Med 3 med senger for fagområdene infeksjons-, hematologiske-, nyre- og endokrine sykdommer
Hver av sengepostene ledes av avdelingssykepleier/seksjonsleder. Medisinske leger ledes av avdelingssjef.
Medisinsk intensiv, medisinsk poliklinikksenter og medisinsk kontortjeneste er også organisert i MED.
KIR har følgende inndeling:
- K1 har senger med fagområdene gastrokirurgi, lever-, galle- og bukspyttkjertel-sykdommer
- K2 har senger med fagområdene brystkreft, skjoldbruskkjertel- og karkirurgi samt gynekologi
- K3 har senger med fagområde urologi i tillegg til senger for øre-nese-hals- og øyesykdommer. Denne sengeposten er organisert i avdeling ØNH.
Hver av sengepostene ledes av avdelingssykepleier/seksjonsleder. Kirurgiske leger ledes av avdelingssjef.
Onkologisk poliklinikk, palliativ enhet, kirurgisk poliklinikk, brystdiagnostisk senter (BDS), kirurgisk poliklinikk, pasienthotellet/SDI-enhet og kirurgisk kontortjeneste er også organisert i KIR.
Kartlegging av utlokaliserte pasienter
Gjennom varsel om tilsyn 3 fikk helseforetaket i oppdrag å kartlegge alle utlokaliserte pasienter i sine sykehus med akuttfunksjoner. Statens helsetilsyn sin definisjon av utlokaliserte pasienter, jf. kapittel 1 i rapporten, ble forklart i varselbrevet og forklart nærmere i formøtet 4. Kartleggingen skulle foregå i fire uker eller til det var kartlagt 30 pasienter i hver kategori.
Gjennom intervjuer med helseforetakets og Drammen sykehus sin ledelse fremkom det at flytting av pasient til en annen post innen samme avdeling, ikke blir karakterisert som en utlokalisering i helseforetaket. Det er kun i de tilfellene pasienten legges på en sengepost i en annen avdeling at flyttingen registreres som utlokalisering. Drammen sykehus bruker i denne forbindelse begrepet H-post og H-post-pasient som ifølge prosedyren for Håndtering av overbelegg 5, er en hjelpepost når avdelinger av plasshensyn må disponere ledige sengeplasser/bemannet seng ved sengeposter i andre avdelinger.
Helseforetaket gjennomførte kartleggingen av utlokaliserte pasienter innen indremedisin, ortopedi og gastrokirurgi ved hvert av de fire somatiske sykehusene i juni/juli 2019. De la sin egen definisjon av utlokaliseringer til grunn, til tross for at de ble bedt om å kartlegge utlokaliseringer slik Statens helsetilsyn har definert dette. Dette ble ikke Fylkesmannen gjort oppmerksom på før under gjennomføringen av selve tilsynsbesøket, gjennom intervjuene av helseforetakets og Drammen sykehus sin ledelse.
I perioden 10. juni – 7. juli 2019, kartla Drammen sykehus 12 indremedisinske, en gastrokirurgisk og ingen ortopediske pasienter. Av disse ble fire indremedisinske pasienter utlokalisert til ortopedisk sengepost, syv til K3 og en til nevrologisk sengepost. Den gastrokirurgiske pasienten ble utlokalisert til ortopedisk sengepost. Det fremkom i intervjuer at praksis med å kartlegge kun H-post-pasienter er forklaringen på at antall registrerte utlokaliseringer var 13 og at dette tallet ikke speiler de reelle flyttingene som skjedde i aktuell periode.
Bærum sykehus kartla i perioden tre indremedisinske, syv ortopediske og ingen gastrokirurgiske pasienter. Av disse ble alle de indremedisinske pasientene utlokalisert til avdeling for geriatri,
slag og rehabilitering (GSR), mens en av de ortopediske pasientene ble utlokalisert til GSR, to til generell indremedisin, to til hjerte- og lungemedisin og to til medisinsk observasjonspost (MOBS). Kongsberg sykehus kartla i perioden en indremedisinsk pasient som ble flyttet til avdeling for kirurgi/ortopedi. Ingen ortopediske eller gastrokirurgiske pasienter ble kartlagt.
Ringerike sykehus kartla i perioden tre indremedisinske pasienter hvorav to ble utlokalisert til medisinsk og kirurgisk onkologi/palliasjon (I4) og en til elektiv ortopedi og ortopedisk traume (K2). Ingen ortopediske eller gastrokirurgiske pasienter ble kartlagt.
Egenvurdering og Fylkesmannens gjennomgang av dokumentasjon
Helseforetaket ble bedt om å gjøre en vurdering av egen praksis i alle sykehus med akuttfunksjon, vedrørende journal-dokumentasjonen hos de pasientene som var registrert som utlokaliserte i kartleggingsperioden. Resultatet fra egenvurderingen inngår som faktagrunnlag ved tilsynet.
På grunnlag av ni forhåndsdefinerte sjekkpunkt i pasientjournalene, utførte sykehusene egenvurderinger av praksis knyttet til utlokalisering av pasienter. Egenvurderingene var gjennomført til 24. september 2019. På bakgrunn av utførte kartlegginger og egenvurderinger besluttet vi å gjennomføre tilsyn ved Drammen sykehus og varselbrev om tilsynsbesøk 6 ble sendt helseforetaket 11. oktober 2019.
30. oktober 2019 gjennomførte vi en kontroll av alle journalene som lå til grunn for Drammen sykehus sin egenvurdering. De samme ni sjekkpunktene ble undersøkt. Statens helsetilsyn forventer at det finnes dokumentasjon av de ni sjekkpunktene i minst 90 prosent av pasientjournalene, gitt at det foreligger 30 journaler i en pasientkategori.
Ved vår gjennomgang fant vi at åtte av 12 kartlagte indremedisinske pasienter i tillegg til den ene gastrokirurgisk pasienten oppfylte kriteriene som utlokalisert.
Forskjellen på Drammen sykehus sin egenvurdering og vår journalgjennomgang fremgår av diagrammet under. På hvert av sjekkpunktene, var svaralternativene ja, nei, delvis og ikke relevant, det vil si om dokumentasjonen forelå eller ikke, om den forelå delvis eller ikke var relevant.
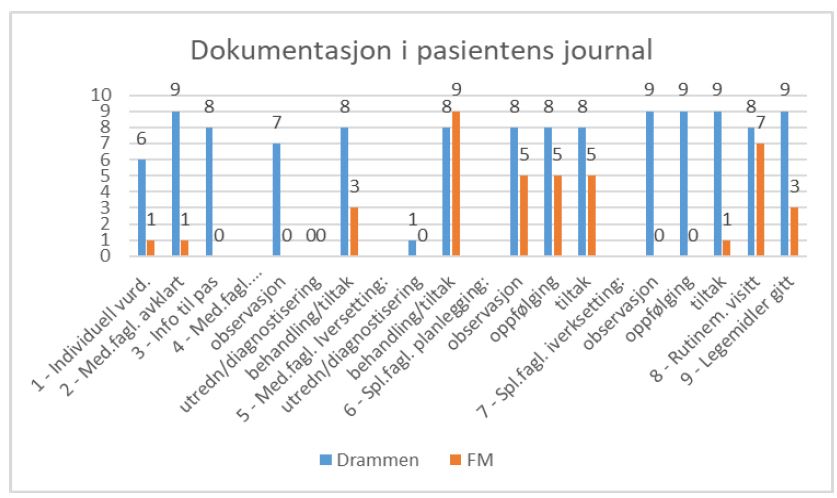
Våre funn vedrørende dokumentasjon av de ni sjekkpunktene i pasientenes journal er avvikende fra sykehusets funn. Blå søyler i diagrammet viser sykehusets antall ja for hver av de ni sjekkpunktene og gule søyler viser våre funn.
På sjekkpunkt en, om det var dokumentert at det var gjort en individuell vurdering av om utlokalisering kunne skje uten for stor risiko, fant vi dette dokumentert i en journal. Sykehuset fant dette dokument i seks journaler.
På sjekkpunkt to, om det var dokumentert at det medisinskfaglige ansvaret var avklart når utlokalisering skjedde, fant vi dette dokumentert i en journal, her fant sykehuset at dette var dokumentert i alle journalene.
På sjekkpunkt tre, om det var dokumentert om pasient/pårørende fikk informasjon om utlokalisering før den skjedde, fant vi ikke dette dokumentert i noen journaler, mens sykehuset fant dette dokumentert i åtte journaler.
På sjekkpunkt fire, om det var dokumentert at det forelå medisinskfaglig planlegging av henholdsvis nødvendige observasjoner, utredning/diagnostisering og behandling/tiltak, fant vi ingen dokumentasjon på observasjoner og utredning/diagnostisering, mens vi fant dokumentasjon i tre journaler vedrørende planlegging av behandling/tiltak. Vedrørende dette punktet fant sykehuset dokumentasjon i henholdsvis syv, null og åtte journaler. I dette utvalget av pasienter fremkom det at observasjoner og utredning/diagnostisering ikke var relevant, da pasientene var medisinsk avklarte.
På sjekkpunkt fem, om det forelå dokumentasjon på om planlagte medisinskfaglig utredning/ diagnostisering og behandling/tiltak var gjennomført, fant vi ingen dokumentasjon på utredning/diagnostisering da dette ikke var relevant for pasientene. Vi fant dokumentasjon i alle journaler vedrørende behandling/tiltak. Sykehuset fant dokumentasjon i henholdsvis en og åtte journaler.
På sjekkpunkt seks, om det var dokumentert at det forelå sykepleiefaglig planlegging av henholdsvis observasjoner, oppfølging og tiltak, fant vi dokumentasjon i fem journaler mot sykehusets åtte.
På sjekkpunkt syv, om det var dokumentert om planlagte sykepleiefaglige observasjoner, oppfølging og tiltak var gjennomført fant vi tiltak dokumentert i en journal, mens vi ikke fant dokumentasjon på om observasjoner og oppfølging var gjort i tråd med det som var planlagt, i noen journaler. Sykehuset fant dokumentasjon på både observasjoner, oppfølging og tiltak i alle journaler.
På sjekkpunkt åtte, om det var dokumentert at det var gjennomført rutinemessig visitt på dagtid, fant vi dette dokumentert i syv journaler mot sykehusets åtte.
På sjekkpunkt ni, om det var dokumentert om pasientene hadde fått sine legemidler i tråd med ordinasjon fra lege, i rett antall og til rett tid, fant vi dette dokumentert i tre journaler (delvis dokumentasjon i seks journaler). Sykehuset fant dette dokumentert i alle journaler.
Under vår journalgjennomgang ved Drammen sykehus, gjennomgikk vi også journaler til utlokaliserte pasienter ved Bærum sykehus. Dette gjorde vi med tanke på om vi skulle gjennomføre tilsyn også ved dette sykehuset. Ved journalgjennomgangen fant vi at to av tre kartlagte indremedisinske pasienter og to av syv kartlagte ortopediske pasienter oppfylte kriteriene til utlokalisering. På denne bakgrunn besluttet vi at vi ikke skulle gjennomføre et eget tilsyn ved Bærum sykehus.
Pasienttilstrømning og pasientflyt
Prosedyren Kapasitet Akuttmottak 7 skal sikre at ansatte og ledere er kjent med hvilke tiltak som skal iverksettes når pasienttilstrømningen blir så stor at ordinær bemanning og areal i akuttmottaket ikke strekker til. Ifølge Funksjonsbeskrivelse for koordinerende sykepleier Akuttmottaket 8, skal den som innehar denne funksjonen, sørge for god pasientflyt samt god og effektiv utnyttelse av personell og areal. Vedkommende fordeler pasientene til sykepleierne på vaktlaget. Koordinerende sykepleier skal ha oversikt over pasientbelegg på alle avdelinger samt være en pådriver opp mot legene slik at pasientflyten optimaliseres. Vedkommende innleder daglige pulsmøter, kl.09.00, med rapport fra siste døgn.
Når pasienttilstrømningen til akuttmottaket blir så stor at eksisterende bemanning og areal ikke strekker til, viser kapasitetsprosedyren til at koordinerende sykepleier og leger skal vurdere overflytting av avklarte pasienter til sengepost. Dersom dette ikke er tilstrekkelig skal det vurderes mulighet for ekstra lege- og/eller sykepleierressurser, eventuelt hjelp fra andre enheter. Konfereringsansvaret overtas av bakvakt.
Det fremgår av prosedyren Håndtering av overbelegg at akuttmottaket har ansvar for å ha oversikt over rapportert belegg på alle sengeposter. Det fremgår videre at den enkelte avdeling har ansvar for å ha oversikt over belegget i egen avdeling samt for daglig rapportering innen klokken 14.00, til akuttmottaket. Det fremgår også at visittansvarlig lege i hver avdeling har ansvar for at det daglig er identifisert en prioritert oversikt over pasienter som ut ifra en medisinskfaglig vurdering er egnet for overflytting til H-post.
Prosedyren Sikre utnyttelse av den totale sengekapasitet innen somatikken 9, beskriver samarbeidsrutiner for overflyttinger mellom de ulike sykehus i helseforetaket, knyttet til kapasitetsproblemer. Tiltak skal iverksettes ved det enkelte sykehus før overflytting til annet sykehus. Både sengekapasitet på de enkelte seksjoner og kapasitet på tvers av seksjoner/avdelinger skal være utnyttet før det vurderes flytting til andre sykehus.
Det fremgikk av intervjuer at prosedyrer og funksjonsbeskrivelser var kjent, og ble i overveiende grad fulgt. Unntak fra dette er knyttet til H-postklarering av pasienter. Postlegene på kirurgisk avdeling begrunnet dette med at de heller ville vurdere pasientene om det var aktuelt å flytte og derfor ikke ville forhåndsklarere. Legene på medisinsk avdeling sørget i varierende grad for å H- postklarere pasienter. Dette ble begrunnet i merarbeidet H-post pasienter skapte for visittgående leger.
Retningslinjen MED Postplassering og mottak av pasienter i Medisinsk avdeling. Håndtering av overbelegg 10, prosedyren KIR Rutine for plassering av pasienter (Ø-hjelp og overflytting) 11 og funksjonsbeskrivelsen fra ortopedisk sengepost vedrørende Ansvarlig sykepleier 12 beskriver samarbeidet mellom akuttmottaket og henholdsvis medisinsk, kirurgisk avdeling og ortopedisk avdeling, samt samarbeid avdelinger imellom når det gjelder plassering og flytting av pasienter. Det beskrives også hvilke pasienter som kan være aktuelle for flytting til H-post.
I henhold til disse styrende dokumentene skal det på alle sengeposter være utpekt en ansvarlig sykepleier på vakter der avdelingssykepleier eller dennes stedfortreder ikke er tilstede.
Vedkommende skal ha oversikt over belegg i egen post, ha kjennskap til kapasitet i andre sengeposter i egen avdeling samt ha ansvar for å finne plass til nye pasienter meldt fra akuttmottak eller koordinator/callingvakt.
Funksjonene koordinerende aftenvakt medisinske sengeposter, callingansvarlig sykepleier på kirurgisk avdeling og aftenvakt på ortopedisk sengepost skal alle ivareta den samlede oversikt for sin avdeling med tanke på belegg, pasienter og bemanning. De som innehar disse funksjonene er ansvarlig for dialog mellom sengeposter i egen avdeling samt med andre avdelinger og akuttmottaket. De skal også organisere interne overflyttinger i egen avdeling eller organisere flytting til H-post. I intervjuer fremkom at disse funksjonene fungerte etter hensikten.
I intervjuene fremkom det at de ansatte hadde en omforent oppfatning av kriteriene for å flytte pasienter til H-post og at den enkelte avdeling, herunder akuttmottaket, hadde oversikt over pasientene på den enkelte sengepost samt det samlede belegget. Det fremgikk videre at det var et godt samarbeid på tvers av profesjoner, poster og avdelinger og at det var enkelt å få hjelp fra andre poster dersom ansatte hadde behov for bistand med utlokaliserte pasienter. Det ble også fortalt at det var enkelt å bytte pasienter dersom posten opplevde at de ikke hadde kompetanse på de utlokaliserte pasientene.
Tavle-/puls-møter avholdes ofte på sengepostene; flere ganger om dagen ved de medisinske postene. I henhold til retningslinjen Medisinske H-poster pasienter, identifisering og håndtering, markeres H-post klarerte pasienter med en svart H på tavle i vaktrommet. Videre skrives pasientens moderpost og teamtilhørighet inn i merknadsfeltet i sengepostlisten i DIPS. Det ble fortalt at dette også gjøres i de andre avdelingene.
Gjennom prosedyrer og intervjuer ble vi gjort kjent med følgende daglige møtepunkter for å holde oversikt over belegg og pasienttilstrømning:
- Morgenmøter – daglige møter for legene, med rapport fra Nye H-post-pasienter fanges opp og det besluttes hvem som skal gå visitt på H-post-pasientene.
- Pulsmøter/tavlemøter – møter for sykepleietjenesten, der også leger ofte deltar for blant annet å få oversikt over H-postklarerte og flyttede H-post-pasienter. I følge retningslinjen Pasienttavler 13 skal denne gi god pasientbehandling ved daglig oversikt over risikoområder og plan for pasientens opphold i Møtefrekvens på tavlemøter varierer fra ett til fire møter daglig, avhengig av avdeling. Belegg ved posten drøftes og H-post aktuelle pasienter vurderes. I disse møtene drøftes også ressurser knyttet til belegget og omfordeling skjer etter behov. Møtene brukes også til å minne hverandre på viktige ting samt at fokusområder kan drøftes, for eksempel fallproblematikk.
- Kort møte 15.35 (MED) - ansvarlig sykepleier ved sengepostene i medisinsk avdeling og koordinator aftenvakt medisinske sengeposter har et kort møte for å ha kjennskap til belegg og bemanning i alle
- Vaktmøter 45 (MED) – medisinske leger har møte med vaktteamet. Koordinator aftenvakt medisinske sengeposter deltar i dette møtet for å orientere vaktteamet om status bemanning og belegg i medisinske sengeposter. Koordinator har videre løpende dialog med medisinsk vaktteam, koordinerende sykepleier og sekretær i akuttmottaket samt ansvarsvakter i medisinske sengeposter.
Vurdering og beslutning om utlokalisering
Gjennom intervjuer fremgikk at ved mottak av øyeblikkelig hjelp-pasienter blir disse triagert i Akuttmottaket av sykepleier. NEWS 14 -målinger blir utført og opplysningene derfra blir registrert i Observasjonsark akuttmottak samt på hovedkurven. Det ble fortalt at siste NEWS-måling på pasienten, før overføring til sengepost, skal føres i eget NEWS-skjema, i tillegg til føring på observasjonsskjemaet, og at NEWS-skjemaet skal benyttes videre på sengeposten. Det ble også fortalt at grunnet stort arbeidspress og fare for feil ved dobbeltføring, ble målinger som oftest ført kun i observasjonsskjemaet.
Det fremgikk videre at etter triagering undersøkes pasienten av lege i spesialisering (LIS)-1 15, som så skriver innkomstnotat i DIPS. Det ble fortalt at LIS 1 skriver utfyllende notater. Sykepleierne i akuttmottaket skriver ikke egne notater i DIPS. Det fremgikk også at LIS 2 tilser pasienten og skriver eget notat med tentativ diagnose samt behandlingsplan der det fremgår hvordan pasienten skal følges opp. Ordinasjon av legemidler skrives på observasjonsarket. LIS 2 beslutter også moderpost for nye pasienter. Det ble fortalt at beslutningen om hvorvidt en pasient må legges på moderpost, kan legges på en annen post i samme avdeling eller kan flyttes til H-post, alltid tas av lege. Sekretær i akuttmottaket kontakter aktuell moderpost for å gi beskjed om ny pasient.
Det fremkom under tilsynet at utlokaliseringer, slik Statens helsetilsyn definerer begrepet, skjer daglig. Det fremkom i intervjuer at det daglig er direkte utlokaliseringer fra akuttmottaket innen medisinsk avdeling og flere ganger i uka innen kirurgisk avdeling, mens direkte utlokaliseringer av medisinske pasienter til kirurgisk og ortopedisk avdeling forekommer. Utlokaliseringer fra kirurgisk og ortopedisk avdeling til medisinsk avdeling forekommer sjelden. Det ble videre fortalt at utlokaliseringer fra sengeposter, spesielt i medisinsk avdeling, skjer ofte.
Ved behov for flytting av en pasient fra en sengepost til en annen, ble det fortalt i intervjuer at ved medisinsk avdeling forholder sykepleierne seg til de pasientene som er avklart som H-post- pasienter, eventuelt at de kontakter postlege eller vakthavende lege dersom det er behov for å vurdere andre pasienter.
Ved kirurgisk avdeling er det som oftest ikke satt opp flyttelister slik det fremgår i prosedyren KIR Rutine for plassering av pasienter (Ø-hjelp og overflytting). Det fremgår av denne at behandlende lege skal ha godkjent pasienten for flytting, før pasienter legges på H-post. Det er oftest sykepleierne som tar avgjørelser om hvem som kan flyttes. Det er de enkleste pasientene eller de som er avklart og/eller utskrivningsklare som flyttes. Dersom sykepleierne føler seg usikre på om en pasient kan flyttes, blir lege kontaktet.
Ved ortopedisk avdeling opplyses det at det veldig sjelden forekommer utlokaliseringer, fordi det som oftest er fullt ved andre avdelinger. Det ble fortalt at dersom pasienter flyttes, er det medisinske årsaker som ligger til grunn.
Dokumentasjon og informasjonsoverføring
Sykehuset bruker som tidligere beskrevet observasjonsark i akuttmottaket for å dokumentere pasientens vitalia, tentative diagnose, ordinering av medisiner og plan for videre utredning og behandling. I tillegg skrives et innkomstnotat og et førstedagsnotat med tentativ diagnose og plan for utredning og behandling i DIPS. Det ble i intervjuer fortalt at disse opplysningene følger pasienten ved ankomst sengeposten, og at opplysningene er tilstrekkelige for å kunne følge opp pasienten videre, enten det er egne pasienter eller pasienter fra en annen sengepost eller annen avdeling. Flere fremhevet at LIS-legene i akuttmottaket var flinke til å dokumentere, herunder skriftlig plan for den enkelte pasienten.
I intervjuer fremkom at ved overføring av pasient fra akuttmottaket til sengepost, benyttes portør til transport på dag og kveld slik at muntlig rapport ikke gis, med mindre det er svært dårlige pasienter.
Det fremkom videre at behandlingsplaner i sykepleietjenesten blir brukt i varierende grad, men at det i stedet blir skrevet sykepleienotater etter den enkelte vakt. Det ble også fortalt at NEWS- målinger blir utført og at resultatene blir fulgt opp. I vår journalgjennomgang, der vi undersøkte ni pasientløp, fant vi at slike målinger i liten grad var gjort i rett tid i forhold til registrerte verdier.
Ved overflytting av pasienter fra sengeposten skriver sykepleierne et eget overføringsnotat, mens legene ikke gjør dette ved flytting til H-post fordi legene fra moderpost skal følge opp pasienten etter flytting.
Sykepleierne gir muntlig rapport etter behov, ellers praktiseres stille rapport ved overflyttinger. Stille rapport innebærer at helsepersonellet selv må innhente informasjon i pasientens journal for å vite hva som er gjort med eller planlagt for pasienten. Sykepleierne fortalte i intervjuer at de ringer avgivende post dersom den skriftlige dokumentasjonen ikke er tilstrekkelig. Det ble videre fortalt at det oppleves som enkelt å be om ekstra opplysninger vedrørende pasientene. Det ble fremhevet at hyppig bruk av tavler og tavlemøter gjorde det enklere å ha oversikt over både den enkelte pasient og det samlede belegget på sengeposten.
Sekretær på avgivende post i medisinsk avdeling, informerer mottagende post om hvem som skal gå visitt på H-post-pasienter.
Kompetanse
Ifølge Kompetansestrategi Vestre Viken 16 må ledere ha oversikt over behov for kompetanse og hvordan denne kompetansen kan gjøres best mulig tilgjengelig. Det fremgår at systematisk kartlegging av ansattes kompetanse vil gi oversikt over både langsiktige og kortsiktige kompetansebehov. Som strategiske tiltak for å nå dette er det anført i dokumentet at Vestre Viken skal anskaffe og utvikle lederverktøy for kompetanseplanlegging og utvikle individuelle kompetanseplaner samt planer på seksjons-, avdelings- og klinikknivå.
I ledelsens gjennomgang (LGG) 17, på foretaksnivå for 2018, fremgår det at kompetanseregistrerings-systemet Dossier – Kompetanseportalen benyttes for alle leger i spesialisering og at helseforetaket vurderer å ta i bruk dette systemet som et felles kompetansestyringssystem for alle yrkesgrupper.
Drammen sykehus kunne ikke legge frem en samlet oversikt over ansattes kompetanse eller kompetansebehov. Det ble vist til at det arbeides med å etablere et felles kompetanseregistrerings-system. Inntil dette er på plass bruker klinikkene egne systemer, for eksempel basert på Excel.
Helseforetaket har en overordnet prosedyre gjeldende Introduksjonssystem for nye medarbeidere 18, mens klinikken, Drammen sykehus, har et generelt dokument vedrørende Introduksjonsdag for nyansatte ved Drammen sykehus 19. Klinikken har også en prosedyre for sykepleiere ved henholdsvis ortopedisk og ØNH-avdelingen Opplæring av nye medarbeidere ved sengeposten 20 21 samt en retningslinje Repetisjon av kurs og programmer for lege- og sykepleietjenesten 22.
I LGG 23 for 2018 fremgår at klinikkene rapporterer om varierende grad av oppfølging av kompetanseplaner. Fylkesmannen har ikke fått oversendt konkrete kompetanseplaner fra den enkelte avdeling eller kompetanseplaner med tanke på ansattes behov for opplæring når det gjelder observasjoner og oppfølging av utlokaliserte pasienter. Vi har mottatt en Kompetanseutviklingsplan 24 fra Medisin 1 og en oversikt fra kirurgiske sengeposter vedrørende utveksling av kompetanse i 2019 25.
I intervjuer fremkom at legene vurderte sykepleiernes kompetanse som god, mange sykepleiere har bred erfaring fra arbeid ved ulike poster og det fremkom at sykepleierne var flinke til å be om hjelp ved behov. Legene fortalte at det kan være en utfordring dersom sykepleier ikke kjenner til pasientens sykdom, men fremhevet at sykepleiere fra moderpost er positive til å bistå ved behov. Legene fortalte at de selv jevnlig hadde kompetansehevende tiltak. Legene fortalte videre at de sjelden var i situasjoner der de opplevde manglende kompetanse knyttet til den utlokaliserte pasienten eller at de ikke fikk bistand fra andre ved behov.
I kirurgisk avdeling går legene fagspesifikk visitt til utlokaliserte pasienter, også ved utlokalisering innad i kirurgisk avdeling. I intervjuer fremkom det at det kunne være ulike leger som gikk visitt i løpet av den utlokaliserte pasientens opphold. Det fremkom videre at dette kunne medføre liten kontinuitet i oppfølgingen slik at utredning/behandling og eventuelt utskrivning kunne bli utsatt. På medisinsk avdeling er det postlegen som går visitt på alle de medisinske pasientene som er registrert der, selv om de har diagnoser som er knyttet til en annen grenspesialitet. Legene opplevde denne ordningen som uproblematisk. Ved utlokalisering til H-post blir ansvaret for visitt til H-post pasientene fordelt på legenes morgenmøte. Det er ofte ulike leger fra dag til dag som går visitt til disse pasientene.
I kirurgisk avdeling er det grenspesialisert vakt i overlegeskiftet. På medisinsk avdeling er det ikke grenspesialisert vakt på overlegenivå. Avdelingens overleger inngår i en generell indremedisinsk bakvaktsordning. I tillegg er det etablert en hjertemedisinsk konfereringsvakt på døgnbasis.
Sykepleierne uttalte i intervjuer at de ikke opplevde oppfølgingen av utlokaliserte pasienter som en stor utfordring. De fortalte at mange ansatte hadde en god og bred kompetanse på mange felter, i tillegg til lang erfaring, at samarbeidsklimaet mellom poster og mellom avdelinger var godt og at det var lav terskel for å be om/gi bistand og hjelp. Det ble også trukket frem at kompetanse for å kunne ivareta utlokaliserte pasienter, ikke ble ansett som et problem fordi terskelen for å bytte pasienter og/eller sende tilbake pasienten til moderpost var lav. Videre ble det oppgitt at pasientdokumentasjonen som fulgte pasienten som oftest var tilstrekkelig til å kunne vite hvilke observasjoner som skulle gjøres og hvilke tiltak som skulle iverksettes for pasienten.
Sykepleierne fortalte også at de har egne fagdager for kompetanseheving i tillegg til internundervisning. Postene på kirurgisk avdeling hadde i tillegg et system for kompetanseoverføring på tvers av poster.
Virksomhetsstyring og internkontroll
I følge grunnlagsdokumentet Virksomhetsstyring 26 har klinikksjefene ansvar for bruk og etterlevelse av foretakets etablerte system for virksomhetsstyring, internkontroll og risikostyring. Videre skal ledere på nivå tre og fire sørge for intern styring og kontroll for å sikre forsvarlig virksomhet innenfor sitt ansvarsområde. Det fremgikk av intervjuer at ledere på alle nivå i sykehuset var kjent med foretakets styringssystem og føringer for internkontroll, jf. grunnlagsdokumentet Ledelse og kvalitetsforbedring 27. Det fremgikk videre at retningslinjen Kontinuerlig forbedring – prinsipper, roller og ansvar 28, som sier at alle ansatte skal ha kunnskap om og involveres i forbedringsarbeid, var kjent.
Det fremgår av tilsendte dokumenter og av intervjuer at Ledelsens gjennomgang (LGG) – systematisk gjennomgang av styringssystemet 29 utføres årlig ned til og med ledernivå tre. Eget mal- skjema 30 blir benyttet i arbeidet. LGG skal blant annet besvare om ønskede mål og resultater nås samt om systemet bidrar til kontinuerlig forbedring. Avvik, uønskede hendelser og korrigerende tiltak er punkter i rapporteringen.
Både administrerende direktør, klinikksjef og avdelingssjefer bekreftet at området utlokaliserte pasienter ikke var definert som et særskilt risiko-område og at det derfor heller ikke var gjort noen risikoanalyser på området. Lederne fortalte at til tross for at det ikke forelå en skriftlig risikoanalyse, var ledelsen opptatt av utlokaliserte pasienter, og de var tett på tjenestene til denne pasientgruppen. Det ble vist til at det var implementert relevante prosedyrer for utlokaliserte pasienter. De fortalte videre at ledelsen hadde god oversikt over pasienttilstrømningen, belegg, korridorpasienter og H-post-pasienter.
Det ble i intervjuer trukket frem flere styringstiltak som skal bidra til gode tjenester til utlokaliserte pasienter. Ordningen med calling-ansvarlig sykepleier på kirurgisk avdeling og etablering av ordningen med koordinator aftenvakt medisinsk avdeling, skal bidra til en bedre oversikt over pasientbelegg og bemanning på de ulike avdelinger. Det ble også trukket frem at praksis med regelmessige tavlemøter skal sikre oversikt over H-postklarerte og flyttede H-post- pasienter. I tillegg ble det trukket frem at legefordelingen til utlokaliserte pasienter er styrt slik at alle H-post-pasienter sikres legevisitt.
Et ledd i oppfølgingen av blant annet utlokaliserte pasienter er bruk av Grønt kors, et tiltak som ble beskrevet som en lavterskelordning for å fange opp uregelmessigheter. I følge prosedyren Grønt kors – Pasientsikkerhet hver dag 31 er dette et verktøy for daglig risikohåndtering. Ved bruk av fargekodene rød, oransje, gul og grønn synliggjøres og visualiseres uønskede hendelser fra dag til dag. Hvilken farge som anvendes beskriver alvorlighetsgraden. Alle ansatte som er på jobb deltar, og det velges ett fast tidspunkt på dagen som er lagt til allerede eksisterende møter.
Av intervjuene fremkom at Grønt kors ble brukt noe forskjellig, både i klinikkene, avdelingene og ved sengepostene. For eksempel hadde enkelte sengeposter gjennomgang mer enn en gang per dag. Det var stor grad av enighet fra de ansatte om at Grønt kors er et nyttig verktøy for risikohåndtering og forbedring som brukes daglig.
Foretaket bruker det elektroniske avvikssystemet «Synergi» for å registrere uønskede hendelser og avvik. Grunnlagsdokumentet Håndtering av uønskede hendelser og avvik 32 og prosedyren Håndtering og saksbehandling av pasientrelaterte hendelser/avvik 33 styrer avviksbehandlingen.
Hendelsene behandles hovedsakelig først av nærmeste leder.
Av intervjuene fremkom at alle var kjent med avvikssystemet, men at få hadde fått formell opplæring i bruk av systemet. Det fremkom videre at ledelsen oppfordret ansatte til å melde avvik.
Det fremkom også at mange ansatte mente at høyt arbeidspress/mangelfull tid medførte at avvik som burde meldes ikke ble meldt. Det ble også oppgitt årsaker som meningsløshet, at det å melde ikke hadde noen effekt samt manglende tillitt til og varierende erfaring med at avvikene ble brukt på systemnivå slik at det medførte endring og forbedring. Flere trakk også frem at synergi ble opplevd som et tungvint system med «mye å fylle ut og mange klikk».
Fylkesmannen fikk i forkant av tilsynet tilsendt fem avvik, fra siste 12 måneder, knyttet til utlokaliserte pasienter.
Helseforetaket har et Sentralt kvalitetsutvalg (SKU) 34 og et Sentralt pasientsikkerhetsutvalg (SPSU) 35 som begge er rådgivende organ for administrerende direktør i saker knyttet til kvalitet og pasientsikkerhet. Mandatene Organisering av kvalitetsutvalg på klinikk- og avdelingsnivå 36 og Organisering av pasientsikkerhetsutvalg på klinikk- og avdelingsnivå 37, beskriver organiseringen av kvalitet- og pasientsikkerhetsarbeid i linjen ned til avdelingsnivå. Det fremkom i intervjuer at denne organiseringen og arbeidet knyttet til kvalitet- og pasientsikkerhet var kjent blant lederne.
I intervjuer fremkom at pasienttilstrømningen til Drammen sykehus er økende i tillegg til at liggetiden er økende. Det ble opplyst at pasienttilstrømningen hadde økt med 10 prosent i 2018, sammenlignet med 2017. Som et tiltak for å styrke mottaket av nye pasienter, opplyste ledelsen ved sykehuset at de planlegger for å ha egne overleger i akuttmottaket.
Ledelsen opplyste også at det arbeides med å endre vaktplaner for å få bedre fordeling av kompetanse og bemanning gjennom døgnet samt i helger.
Brukermedvirkning og informasjon til pasient og pårørende
Fylkesmannen har ikke fått oversendt prosedyrer vedrørende informasjon til pasienter som skal utlokaliseres eller prosedyrer som omhandler pasientmedvirkning.
Ansatte opplyste i intervjuer at de ikke kjente til om det fantes slike prosedyrer. Akuttmottaket informerer pasientene om moderpost, men ikke at de blir lagt på en annen post eller annen avdeling. På sengepostene ble pasientene informert om at utlokalisering var nødvendig, og at dette i hovedsak skjedde rett i forkant av selve flyttingen. Det ble bekreftet i intervjuer med ansatte at de ikke hadde noen felles praksis for hvordan og når denne informasjonen skulle bli gitt.
Det fremkom videre i intervjuene at de ansatte ikke kjente til overordnede føringer for hvordan informasjon om utlokalisering skulle dokumenteres. De fleste fortalte at denne informasjonen ikke ble dokument i journalen. Dette ble verifisert gjennom fylkesmannens journalgjennomgang, der det ikke ble funnet slik dokumentasjon i noen av de journalene som ble gjennomgått i forbindelse med egenvurderingen.
Fylkesmannen har hatt samtaler med en av de 13 pasientene som var registrert som utlokalisert i gjeldende periode. Opplysningene fra denne samtalen blir ikke lagt til grunn i tilsynet.
4. Vurdering av faktagrunnlaget opp mot aktuelt lovgrunnlag
I dette kapittelet vurderer vi fakta i kapittel 3 opp mot lovbestemmelsene i kapittel 2.
Helselovgivningen setter krav til ledelse og systematisk styring for å sikre forsvarlige helsetjenester. Nødvendige tiltak skal planlegges, iverksettes, evalueres og korrigeres. Utlokaliserte pasienter skal, i likhet med andre pasienter, sikres forsvarlige tjenester. Dette stiller særlig store krav til organisering, struktur og samhandling i utføringen av de ulike oppgavene.
Ledelsen må følge opp at planlagte tiltak er iverksatt og fungerer og at disse tiltakene medvirker til gode og trygge tjenester for pasientene.
Utlokalisering av pasienter skal organiseres og tilrettelegges slik at pasientene får forsvarlige tjenester. Noen av risikofaktorene ved utlokalisering er mangelfull tilgang på relevant fagspesifikk kompetanse, mangelfull tilrettelegging for god samhandling, kommunikasjon, informasjons- overføring, dokumentasjon og mangelfulle føringer for hvem som har myndighet til å ta ulike avgjørelser.
Selv om Vestre Viken HF ikke har identifisert utlokalisering av pasienter som et særskilt risikoområde slik de burde gjøre, samt heller ikke har definert interne overflyttinger som utlokaliseringer, vurderer Fylkesmannen at helseforetaket har høy bevissthet om flyttinger av pasienter, uavhengig av hvordan disse er definert. Ledelsen har god oversikt over pasienttilstrømningen, belegg, korridorpasienter og H-post-pasienter.
Virksomheten har slik Fylkesmannen vurderer det, iverksatt flere risikoreduserende tiltak slik at utlokaliserte pasienter skal få forsvarlige tjenester. Helseforetaket har relevante prosedyrer for utlokaliseringer og disse er implementert i den daglige driften. Det er gitt føringer for hvilke pasienter som kan utlokaliseres til H-post og praksis er i all hovedsak i samsvar med seleksjonskriteriene. Det er innført tavle-/pulsmøter for å sikre oppfølgingen av den enkelte utlokaliserte pasient og for å se behovet for utlokaliseringer opp mot pasientbelegget på posten. H-post-pasienter, enten de er klarert for utlokalisering eller utlokalisert, blir markert på pasient- tavlen. Det er etablert praksis med koordinator aftenvakt i medisinsk avdeling og callingansvarlig sykepleier i kirurgisk avdeling for å ha en bedre oversikt over det totale belegget i den enkelte avdeling, samt at disse har en hyppig kommunikasjon med akuttmottaket og de ulike sengeposter. I tillegg er legefordeling til H-post-pasienter styrt og i medisinsk avdeling informerer sekretær om hvilken lege som skal gå visitt på H-post-pasienter.
For å ivareta pasientsikkerheten, må helseforetaket sørge for at det før utlokalisering er gjennomført en medisinskfaglig og sykepleiefaglig planlegging. Denne må være utført av personell med fagspesifikk kompetanse på pasientens helseproblem. En slik planlegging er et nødvendig grunnlag for videre observasjoner og oppfølging av pasienten, inkludert hvilken behandling og hvilke tiltak som må iverksettes etter at pasienten er utlokalisert. Det er i tillegg avgjørende for kvaliteten på helsetjenesten at sentral informasjon kommuniseres skriftlig og informasjonsutveksling gjennom journal er en forutsetning for å kunne yte forsvarlige tjenester til utlokaliserte pasienter. Beslutningen om at pasienten kan utlokaliseres blir som oftest tatt av lege med relevant fagspesifikk kompetanse og ofte i samråd med sykepleier samt at det medisinskfaglige ansvaret for utlokaliserte pasienter er avklart når utlokalisering skjer. Det er gitt føringer for medisinsk- og sykepleiefaglig planlegging og oppfølging for avgivende post samt for informasjonsoverføring til mottakende post. Praksis på dette feltet er i all hovedsak i samsvar med føringene.
Fylkesmannen vurderer at helseforetaket har et forbedringsområde når det gjelder oversikt over kompetanse- og kompetansebehov vedrørende utlokaliserte pasienter. Det foreligger imidlertid konkrete planer om å anskaffe og utvikle lederverktøy for kompetanseplanlegging og utarbeidelse av individuelle kompetanseplaner samt utarbeidelse av kompetanseplaner på seksjons-, avdelings- og klinikknivå.
Vi vurderer at kompetansen i både lege- og sykepleiergruppen, slik bemanningen og kompetansen fremstår i dag, kan sikre utlokaliserte pasienter en forsvarlig tjeneste til tross for at helseforetaket har et forbedringspotensial i en formell kompetanseoverføring til spesielt sykepleiere. Vi legger til grunn at sykepleierne har god tverrfaglig kompetanse og samarbeider godt på tvers av avdelinger og poster. Det er lav terskel for å ta kontakt med moderpost for tilleggsopplysninger og veiledning samt be moderpost om å ta tilbake pasienten dersom mottagende post ikke innehar nødvendig kompetanse. Vi vurderer at på tross av personavhengig kompetanse, er «sykepleier-kulturen» ved Drammen sykehus i dag så sterk at om enkeltpersoners kompetanse skulle gå tapt, vil kulturen med å bistå hverandre videreføres. Dette fordrer imidlertid at ledelsen styrer og tilrettelegger for å videreutvikle og/eller holde denne kulturen ved like.
Vi vurderer også at tiltakene med grunnopplæring/introduksjon for nyansatte, kompetansehevende tiltak i form av fagdager og internundervisning samt kompetanseoverføring på tvers av poster fungerer som risikoreduserende tiltak.
Fylkesmannen vurderer at helseforetaket har et fungerende styringssystem som er kjent for lederne på alle nivå, men helseforetaket har et forbedringsområde når det gjelder tilrettelegging for bruk av avviksmeldesystemet. Ledelsen følger med på om de risikoreduserende tiltakene vedrørende utlokaliseringer fungerer som forutsatt og vurderer behov for endring.
Kvalitetsforbedrings-metoden «Det grønne korset» brukes både av sengepostene og av legeseksjonen. Denne gir god mulighet for ledelsen til å kunne vurdere behov for eventuelle ytterligere tiltak.
Når det gjelder informasjon til pasient og/eller pårørende om utlokalisering, vurderer Fylkesmannen at helseforetaket har et forbedringsområde med å utvikle et helhetlig system for pasientinformasjon der det fremgår klart hvilken informasjon som skal gis, hvem som skal gi denne og til hvilken tid.
Helseforetakets kartlegging og den påfølgende egenvurderingen av journaldokumentasjon inngår som faktagrunnlag i tilsynene med somatiske helsetjenester til utlokaliserte pasienter. Vi kan i dette tilsynet imidlertid ikke legge avgjørende vekt på disse resultatene da materialet er for lite.
Etter Fylkesmannens vurdering har Vestre Viken HF tilrettelagt for at utlokaliserte pasienter skal få forsvarlige tjenester. På bakgrunn av at virksomheten har iverksatt risikoreduserende tiltak, finner vi at det ikke foreligger brudd på forsvarlighetskravet i spesialisthelsetjenesteloven § 2-2.
Selv om Fylkesmannen ikke konkluderer med lovbrudd i dette tilsynet, legger vi til grunn at resultatene fra tilsynet brukes til læring og forbedring, også i de andre sykehusene i helseforetaket. Vi viser i denne sammenheng til de påpekte forbedringsområder ved Drammen sykehus.
5. Fylkesmannens konklusjon
Her presenterer vi konklusjonen av vår undersøkelse, basert på vurderingene i kapittel 4.
Det ble ikke avdekket lovbrudd under tilsynet.
På bakgrunn av at virksomheten har risikoreduserende tiltak og følger med på at disse fungerer, finner vi at tjenestene til utlokaliserte pasienter ikke utgjør brudd på forsvarlighetskravet i spesialisthelsetjenesteloven § 2-2.
Tilsynet er avsluttet.
Endelig rapport oversendes Statens helsetilsyn for publisering på www.helsetilsynet.no.
Med hilsen
Marianne Skjerven Martinsen
fylkeslege/avdelingsdirektør
Torgunn Stensrud
seniorrådgiver/revisjonsleder
Dokumentet er elektronisk godkjent
Vedlegg: Gjennomføring av tilsynet
Vedlegg: Gjennomføring av tilsynet
I dette vedlegget omtaler vi hvordan tilsynet ble gjennomført, og hvem som deltok. Varsel om tilsynet ble sendt 16.05.2019.
Forberedende møte med virksomheten ble gjennomført 04.06.2019.
Befaring ble gjennomført 04.12.2019. Tema for befaringen: Hverdagen i Akuttmottaket og på en sengepost i henholdsvis medisinsk og kirurgisk avdeling.
Tilsynsbesøket ble gjennomført ved Drammen sykehus, og innledet med et kort informasjonsmøte 02.12.2019. Oppsummerende møte med gjennomgang av funn ble avholdt 05.12.2019.
En del dokumenter var tilsendt og gjennomgått på forhånd, mens andre dokumenter ble mottatt og gjennomgått i løpet av tilsynsbesøket. Følgende dokumenter ble gjennomgått og vurdert som relevante for tilsynet:
- Organisasjonskart for Vestre Viken HF
- Oppdrag og bestilling 2019 fra Helse Sør-Øst
- Helse Sør-Øst -Plan for strategisk utvikling 2013 - 2020
- Helse Sør-Øst - Regional strategi for kvalitet, pasientsikkerhet og HMS 2019 - 2020
- VV-prosedyre: Fullmakter i Vestre Viken, Dokument-ID:78528
- ADs delegerte fullmakter i Vestre Viken 2019 og Fullmakt-matrise AD
- VVHF - Strategi 2025
- VVHF – Utviklingsplan 2035
- VVHF – Strategiplan 2019 - 2022
- Styringsmål 2019
- Driftsavtale for 2019 mellom;
- Vestre Viken og Drammen sykehus
- Drammen sykehus og Medisinsk avdeling
- Medisinsk avdeling og seksjon medisin 1
- VVHF - årsrapport 2018
- Kompetansestrategi Vestre Viken - Vår vei inn i fremtiden
- HMS-strategi Vestre Viken HF 2019 - 2022
- Grunnlagsdokumentene:
- VV Virksomhetsstyring, Dokument-ID:98548
- VV Ledelse og kvalitetsforbedring, Dokument-ID:51200
- DS Møtestruktur, Dokument-ID:54962
- VV Intern revisjon – overordnede føringer, Dokument-ID:83
- DS Interne revisjoner Dokument-ID:84167
- Prosedyre VV Planlegging og gjennomføring av en risikovurdering, Dokument-ID:154
- Prosedyre VV Ledelsens gjennomgang (LGG) – systematisk gjennomgang av styringssystemet, Dokument-ID:76377
- Mal skjema for LGG
- LGG
- Foretaksnivå for 2018
- Klinikkdirektør Drammen sykehus, januar 2019
- Avdelingssjef KIR, udatert
- Avdelingssjef MED, januar 2019
- Avdelingssjef AKU/ORT, desember 2018
- Grunnlagsdokument – VV Håndtering av uønskede hendelser og avvik, Dokument-ID:268
- Prosedyrene:
- VV Håndtering av uønskede pasienthendelser ved alvorlig/dødelig utfall, Dokument-ID:64367
- VV Håndtering og saksbehandling av pasientrelaterte hendelser/avvik, Dokument-ID:315
- VV Hendelsesanalyse, Dokument-ID: 79285
- DS Bruk av hendelsesanalyse, Dokument-ID:88264
- DS Saksbehandling av klagesaker, Dokument-ID:16143
- DS Saksbehandling av NPE-saker. Dokument-ID:16152
- Retningslinjene:
- VV Kontinuerlig forbedring – prinsipper, roller og ansvar, Dokument-ID: 95967
- VV Grønt Kors – Pasientsikkerhet hver dag, Dokument-ID:101896
- Struktur for kvalitetsarbeid i vestre Viken som understøtter lederlinjen
- Grunnlagsdokument – DS Prosess for kontinuerlig forbedringsarbeid, Dokument-ID: 53504
- Mandatene:
- VV Sentralt kvalitetsutvalg (SKU), Dokument-ID:64
- VV Sentralt pasientsikkerhetsutvalg, Dokument-ID:146
- VV Organisering av kvalitetsutvalg på klinikk- og avdelingsnivå, Dokument-ID:92
- VV Organisering av pasientsikkerhetsutvalg på klinikk- og avdelingsnivå, Dokument-ID:153
- DS Mandat for klinikkens pasientsikkerhetsutvalg (KPSU), Dokument-ID:38306
- DS Mandat Nettverk kvalitet og helsefag, Dokument-ID:82313
- Eksempel på Grønt Kors, med loggføring
- Utskrift av sengepostliste
- Huskeliste for visittarbeid
- Grunnlagsdokument:
- VV Sikre utnyttelse av den totale sengekapasitet innen somatikken, Dokument-ID:1112
- Prosedyrene:
- DS Overflytting av pasienter fra andre sykehus, Dokument-ID:19323
- DS Kapasitet akuttmottak, Dokument-ID:84289
- DS Håndtering av overbelegg, Dokument-ID:15884
- DS KIR Rutine for plassering av pasienter (Ø-hjelp og overflytting), Dokument-ID:26395
- Retningslinjene:
- DS MED Postplassering og mottak av pasienter i Medisinsk Håndtering av overbelegg, Dokument-ID:56475
- DS MED Medisinske H-post pasienter, identifisering og håndtering, Dokument-ID:28791
- DS Overflytting av pasienter mellom avdelinger, Dokument-ID:36350
- DS Medisinskfaglig tilsyn, Dokument-ID:38230
- Funksjonsbeskrivelse for:
- VV Autorisert sykepleier, Dokument-ID:628
- DS Avdelingssjef, Dokument-ID:54546
- DS Avdelingssykepleier/seksjonsleder, Dokument-ID:69973
- DS Driftssykepleier, Dokument-ID: 16013
- DS Fagutviklingssykepleier, Dokument-ID:16021
- DS Kommunekontakt, Dokument-ID:73181
- DS MED Koordinator aftenvakt medisinske sengeposter, Dokument-ID:102442
- DS MED Ansvarsvakt i medisinske sengeposter, Dokument-ID:28843
- DS Seksjonsoverlege, Dokument-ID:69975
- DS Overlege, Dokument-ID:69976
- DS Fagsjef helsefag, Dokument-ID:16027
- DS Fagsjef kvalitet, Dokument-ID:16028
- DS Samhandlingssjef, Dokument-ID:100445DS
- Rådgiver kvalitet og helsefag, Dokument-ID:13016
- DS AKU Koordinerende sykepleier, Akuttmottaket, Dokument-ID:3172
- Beskrivelse av funksjonen for ansvarlig sykepleier ved ortopedisk sengepost
- Sjekkliste ansvarsvaktmøte medisinske sengeposter, Dokument-ID:102442
- Ansatte-oversikt for
- medisinske og kirurgiske leger
- sykepleiertjenesten ved de medisinske og kirurgiske sengepostene, nevromuskulær sengepost og ØNH/urologisk sengepost
- alle ansatte ved avdeling for ortopedi og akuttmottak
- Vaktbøker med oversikt over hvem som var tilstede mandag og tirsdag 3. desember 2019
- Prosedyre VV Introduksjonssystem for nye medarbeidere, Dokument-ID:27729
- Generelt dokument DS Introduksjonsdag for nyansatte ved Drammen sykehus, Dokument-ID:78108
- Retningslinje DS Repetisjon av kurs og programmer for lege- og sykepleietjenesten, Dokument-ID:43307
- Prosedyrene:
- DS ORT-Spl Opplæring av nye medarbeidere ved sengeposten, Dokument-ID:58042
- DS ØNH Opplæring av nye medarbeidere ved sengeposten, Dokument-ID:42259
- Kurs: VV DS NRH-NEV Sjekkliste for nyansatte (sjekkliste for ansatte
- Kompetanseutviklingsplan 2018-2022 Medisin 1
- 2019 Utveksling av kompetanse
- DS Mandat Nettverk kvalitet og helsefag, Dokument-ID:82313
- Retningslinje DS Pasienttavler, Dokument-ID:102234
- Drammen sykehus - Brukerundersøkelse
- Synergiutskrift av pasienthendelser knyttet til utlokaliserte pasienter
- Revisjonsplan – Egeninitierte revisjoner Klinikk Drammen sykehus 2019
- VV Internrevisjon - Rapport
Det ble valgt 13 journaler etter følgende kriterier:
- Pasienter som var utlokalisert fra akuttmottak, medisinsk avdeling, ortopedisk avdeling og gastrokirurgisk avdeling i perioden 10. juni - 7. juli 2019. Ved journalgjennomgangen fant vi at 9 av de 13 oppfylte kriteriene som Helsetilsynet har gitt: Pasient som er flyttet til annen sengepost på grunn av mangel på plass og som har vært innlagt på mottakende sengepost minst ett døgn. Pasienten er ikke meldt utskrivningsklar i forbindelse med flytting til annen sengepost.
I tabellen under gir vi en oversikt over hvem som ble intervjuet, og hvem som deltok på oppsummerende møte ved tilsynsbesøket.
Ikke publisert her
En pasient som ble utlokalisert på grunn av plassmangel i perioden 10. juni – 7. juli 2019 ble intervjuet i forbindelse med tilsynet.
Disse deltok fra tilsynsmyndigheten:
- seniorrådgiver, Torgunn Stensrud, Fylkesmannen i Oslo og Viken, revisjonsleder
- seniorrådgiver, Lene Haugen, Fylkesmannen i Oslo og Viken, revisjonsleder
- seniorrådgiver, Rikke Solbakke, Fylkesmannen i Oslo og Viken, revisor
- fylkeslege, Helene Laszlo, Fylkesmannen i Oslo og Viken, revisor
- seniorrådgiver, Jens Christian Bechensten, Fylkesmannen i Innlandet, revisor
- fylkeslege Hanne Fisknes, Fylkesmannen i Oslo og Viken, observatør 2. og 5. desember
Referanser
1 Utviklingsplan 2035, Vestre Viken HF
2 Organisasjonskart for Vestre Viken HF
3 Varsel om tilsyn, datert 15.05.2019
4 Formøte mellom Fylkesmannen og ledelsen i VVHF, 4.06.2019
5 Dokument-ID: 15884. Versjon 5. Godkjent fra 14.01.2019
6 Varsel om tilsynsbesøk, datert 11.10.2019
7 Dokument-ID: 84289. Versjon 3. Godkjent fra 23.08.2019
8 Dokument-ID: 3172. Versjon 12. Godkjent fra 06.11.2019
9 Dokument-ID: 1112. Versjon 3. Godkjent fra 27.01.2018
10 Dokument-ID: 56475. Versjon 11. Godkjent fra 03.04.2019
11 Dokument-ID: 26395. Versjon 2. Ikke angitt godkjent fra.
12 Funksjonsbeskrivelse for ansvarlig sykepleier ved ortopedisk sengepost
13 Dokument-ID: 102234. Versjon 1. Godkjent fra 07.02.2019
14 National Early Warning score
15 Forskrift om spesialistutdanning og spesialistgodkjenning for leger og tannleger (spesialistforskriften)
16 Kompetansestrategi Vestre Viken. Vår vei inn i fremtiden. Udatert.
17 Ledelsens gjennomgang av ledelses-/styringssystemet på foretaksnivå for 2018
18 Dokument-ID: 27729. Versjon 10. Godkjent fra udatert.
19 Dokument-ID: 78108. Versjon 2. Godkjent fra 27.01.2017 20 Dokument-ID: 58042. Versjon 1. Godkjent fra 21.01.2016 21 Dokument-ID: 42259. Versjon 4. Godkjent fra 21.04.2015 22 Dokument-ID: 43307. Versjon 3. Godkjent fra 29.10.2019
23 Ledelsens gjennomgang av ledelses-/styringssystemet (LGG). Foretaksnivå for 2018.
24 Kompetanseutviklingsplan 2018-2022 Medisin 1
25 2019 – Utveksling av kompetanse
26 Dokument-ID: 98548. Versjon 1. Godkjent fra 24.11.2017
27 Dokument-ID: 51200. Versjon 4. Godkjent fra 27.03.2017
28 Dokument-ID: 95967. Versjon 0. Godkjent fra 17.09.2019
29 Dokument-ID: 76377. Versjon 4. Godkjent fra 19.05.2019
30 Dokument-ID: 299. Versjon 7. Ingen dato for godkjenning.
31 Dokument-ID: 101896. Versjon 1. Godkjent fra 01.10.2018.
32 Dokument-ID:268. Versjon 15. Godkjent fra 13.09.2019
33 Dokument-ID: 315. Versjon 16. Godkjent fra 03.07.2019
34 Dokument-ID: 64. Versjon 2. Godkjent fra 03.05.2019
35 Dokument-ID: 146. Versjon 2. Godkjent fra 08.05.2014
36 Dokument-ID: 92. Versjon 3. Godkjent fra 12.04.2016
37 Dokument-ID: 153. Versjon 1. Godkjent fra 27.01.2018
Alle tilsynsrapporter fra dette landsomfattende tilsynet
2019–2020 Somatiske spesialisthelsetjenester til utlokaliserte pasienter
Søk etter tilsynsrapporter