Rapport i tilsynssak etter varsel om alvorlig hendelse - svikt i oppfølgingen i xxxxxx av pasient med sepsis - brudd på helselovgivningen
Virksomheter i spesialisthelsetjenesten skal varsle om alvorlige hendelser til Statens helsetilsyn (spesialisthelsetjenesteloven § 3-3 a). Alvorlig hendelse er dødsfall eller betydelig skade på pasient hvor utfallet er uventet i forhold til påregnelig risiko. Vi følger opp alle varslene vi mottar ved å innhente ytterligere informasjon, og avgjør hva som den mest hensiktsmessige tilsynsmessige oppfølgingen. Vi gjennomfører stedlig tilsyn når kriteriene for det er til stede. Rapportene i de fleste saker med stedlig tilsyn og noen andre saker publiseres her.
Opplysninger som er underlagt taushetsplikt er tatt bort. Krav om innsyn i dokumentet etter offentlighetsloven rettes til Statens helsetilsyn, se lenke til postjournal på forsiden.
Unntatt fra offentlighet i henhold til offentlighetsloven § 13, jf. forvaltningsloven § 13 første ledd nr. 1
1. Sakens bakgrunn
Statens helsetilsyn fikk ved e-postmelding den xx.xx.xxxx fra klinikksjef XXXX, XXXX, et varsel om en alvorlig hendelse knyttet til uventet dødsfall ved XXXX. Forholdet gjaldt den helsehjelpen XXXX (heretter pasienten), født xx.xx.xxxx – død xx.xx.xxxx, fikk under oppholdet i XXXX ved XXXX.
1.1 Mandat
Tilsynsloven § 2 lyder
”Når Statens helsetilsyn mottar varsel etter spesialisthelsetjenesteloven § 3-3 a, skal Statens helsetilsyn snarest mulig foreta stedlig tilsyn dersom dette er nødvendig for at tilsynssaken skal bli tilstrekkelig opplyst.”
Undersøkelsesenheten i Statens helsetilsyn skal behandle varsler om alvorlige hendelser i spesialisthelsetjenesten og bidra til at tilsynet raskt identifiserer uforsvarlige forhold. Formålet med varselordningen er å bidra til en bedre og raskere vurdering av de alvorlige hendelsene ved at tilsynsmyndighetene raskt kommer i dialog med involvert helsepersonell og deres ledere, samt med pasienter og/eller deres pårørende.
1.2 Sammendrag av hendelsesforløpet
Saken gjelder en øyeblikkelig-hjelp innleggelse i XXXX ved XXXX. En 64 år gammel kvinne med tidligere multiple sykdommer og dårlig allmenntilstand ble meldt fra legevakten til akuttmottaket med spørsmål om blodforgiftning (sepsis). Pasienten hadde sekvele etter tidligere kjeveoperasjon og hadde ernæringsproblemer. Pårørende fulgte henne ved innleggelsen.
Ved ankomst XXXX klokken 14.05 var pasienten trøtt, hadde lavt blodtrykk og dårlig perifer sirkulasjon. Hun var tungpusten med stygg hoste og var tilkoblet oksygen. Surstoffmetning var 82-85 %. Pasienten fikk umiddelbart tildelt en ansvarlig sykepleier, og hun ble triagert til oransje respons.
Pasienten ble raskt tilsett av lege i spesialisering (LIS 1) som hadde arbeidet kort tid ved sykehuset. LIS 1 kontaktet derfor en mer erfaren LIS (LIS 2). De to legene vurderte pasienten sammen og var enige om at det var viktig å prioritere å få sikret venøs tilgang, da pasienten var svært dehydrert og hadde lavt blodtrykk. Tentativ diagnose var sepsis. Det var vanskelig å legge inn veneflon, og anestesisykepleier og senere anestesilege ble tilkalt for å sikre venøs tilgang. Anestesilegen lyktes med å legge et sentralt venekateter ca. klokken 16.00.
I forbindelse med rekvirering av blodprøver ble pasienten innskrevet ved XXXX. Etter å ha konferert med LIS 2, ordinerte LIS 1 røntgen av lungene (rtg thorax) og urinbakteriologi, og ordinerte samtidig i kurven oppstart av antibiotika i henhold til sepsisbehandling.
Ved vaktskifte i 15-tiden fikk pasienten tildelt en ny ansvarlig sykepleier. LIS 1 gikk av vakt og LIS 2 gikk for å avslutte annet kontorarbeid. Det var på dette tidspunktet ingen lege som oppfattet å ha behandlingsansvaret for pasienten.
Det tok noe tid å legge urinkateter, og det viste seg vanskelig å få tatt urin til dyrkning, da urinproduksjonen var svært sparsom. Sykepleier kveldsvakt kontaktet LIS 2 som fortsatt var på sykehuset, for å forhøre seg om antibiotika skulle startes til tross for at det ikke hadde lyktes i å få tatt urin til dyrkning. Etter avtale med LIS 2 ble antibiotikainfusjonen startet klokken 16.40. Pasienten var på dette tidspunktet ikke lenger kontaktbar.
I forbindelse med forberedelse til transporten fra XXXX til sengeposten ble det avdekket at den transportable oksygenkolben som pasienten lå tilkoblet, var tom. Oksygenkolben ble byttet. Ved ankomst XXXX sengepost klokken 16.50 fikk pasienten respirasjons- og sirkulasjonsstans. Det ble samtidig observert at også den nye oksygenkolben var tom. Stansalarm ble utløst, avansert hjertelungeredning ble iverksatt, men avsluttet etter ca. 40 minutter da det ikke lyktes å gjenopprette sirkulasjon. Pasienten ble erklært død klokken 18.35.
2. Saksbehandlingsprosessen
2.1 Beslutning om stedlig tilsyn
På bakgrunn av den innhentede informasjonen besluttet Statens helsetilsyn, i samråd med Fylkesmannen XXXX, at hendelsen skulle følges opp tilsynsmessig gjennom et stedlig tilsyn til XXXX, XXXX, og XXXX.
Hensikten med tilsynsbesøket var å kartlegge de faktiske forholdene rundt hendelsen ved samtaler med involvert helsepersonell og deres ledere, samt å skaffe oversikt over relevante organisatoriske forhold og rutiner. Statens helsetilsyn vektla at hendelsen involverte mange ulike helsepersonell fra flere avdelinger, og at hendelsen syntes å være kompleks med et uklart hendelsesforløp.
Vi vurderte også at det var risiko for gjentagelse av svikt overfor andre pasienter, og Statens helsetilsyn vektla at Fylkesmannen i XXXX tidligere har hatt tilsyn ved XXXX både i 2007 og 2009, og at den aktuelle hendelsen hadde flere likhetstrekk med tidligere bekymringsmeldinger om håndtering av pasienter i XXXX.
2.2 Informasjonsinnhenting og gjennomføring av stedlig tilsyn
Pasientens journal, samt relevante prosedyrer fra XXXX ble innhentet før tilsynsbesøket. Etter avtale med XXXX ble tilsynsbesøket gjennomført den xx.xx.xxxx.
Helseforetaket hadde ikke lyktes å oppnå kontakt med pårørende i forbindelse med det stedlige tilsynet ved XXXX. Etter vanlig prosedyre ved helseforetaket hadde også XXXX tilbudt pasientens samboer en ettersamtale, men mottok ikke svar på henvendelsen. Pårørende har derfor ikke hatt samtale med Statens helsetilsyn.
3. Saksforholdet
Nedenfor følger en gjennomgang av det vi anser som relevante rutiner og organisering ved XXXX. Pasientforløpet/ pasientbehandlingen slik Statens helsetilsyn har oppfattet det, er redegjort for i vedlegg 1.
Etter gjennomgang av rutiner og organisering i punkt 3.1 følger vår oppsummering av helseforetakets interne gjennomgang i etterkant av den alvorlige hendelsen i punkt 3.2.
Informasjonen er basert på de innhentede dokumentene vi har mottatt og intervjuene fra det stedlige tilsynet. Saksforholdet er i det vesentlige det samme som ble sendt til XXXX den xx.xx.xxxx, med de endringer som ble anført av sykehuset i brev av xx.xx.xxxx
3.1 Organisatoriske forhold
3.1.1 Organisering
Foretaket har flere klinikker for behandling av medisinske tilstander herunder: XXXX, XXXX, XXXX, XXXX og XXXX. XXXX ligger under XXXX.
3.1.2 Organisering av XXXX
XXXX er organisert under XXXX. XXXX består av AMK, Beredskap, Ambulansetjeneste og Mottaksavdeling. XXXX består av XXXX og XXXX.
XXXX behandler gjennomsnittlig 50-60 pasienter daglig.
XXXX har tre overlegestillinger, hvorav to var besatt på tidspunktet for det stedlige tilsynet. Overlegene skal inngå i ”koordinerende akuttmedisinsk vakt” (KAV) med tilstedeværelse i XXXX etter en vaktturnus alle hverdager mellom kl. 10-22. Formålet med ordningen er å videreutvikle den faglige styringen av det somatiske akuttmottaket. Overlegene arbeider således primært med fag, forskning, kvalitetssikring, undervisning og veiledning i klinikken. De er ikke direkte involvert i pasientbehandlingen, men kan bistå med råd og veiledning.
3.1.3 Organisering av sykepleiertjenesten i XXXX
Sykepleierne som jobber i XXXX er ansatt direkte i denne enheten. De skal ha minst to års praksis som sykepleier etter endt utdanning for å jobbe i XXXX.
Ved nyansettelse starter opplæring i XXXX, deretter får de opplæring i XXXX, inkludert ansvar for triagering. Progresjonen følges av fagansvarlig sykepleier, og opptrappingen skjer etter en individuell vurdering. Det er jevnlig obligatoriske kurs i HLR, brannvern, triagering og beredskap. Alle ansatte har fem fagdager årlig satt inn i sin turnus.
Fordeling av pasienter i XXXX gjøres av en koordinator som blant annet har som oppgave å sørge for at alle pasienter triageres av sykepleier ved innkomst. Deretter tildeles pasientansvarlig sykepleier og lege i henhold til resultatet av triageringen. En sykepleier kan vanligvis ha inntil tre ordinære pasienter. Ustabile eller kritisk syke pasienter kan ha behov for to eller tre sykepleiere. I slike situasjoner meldes behovet til koordinerende sykepleier som omfordeler ressursene.
3.1.4 Organisering av legetjenesten i XXXX
Legene som har pasientoppgaver i XXXX er ansatt i de ulike klinikkene. I tillegg til turnuslege er det først og fremst LIS i de ulike fagfeltene som jobber i XXXX. Det er laget en samlet vaktplan med oversikt over legers tilstedeværelse i XXXX (mottaksvakter) og legers tilstedeværelse i sykehuset for tilkalling til XXXX. I planen fremkommer også hvilke overleger i de ulike medisinske spesialitetene som har bakvakt, enten i form av tilstedevakt på sykehuset eller hjemmevakt.
De ulike indremedisinske spesialitetene er organisert i tre klinikker, XXXX, XXXX og XXXX. På dagtid og frem til klokken 22.00 er det minimum to LIS (LIS i rotasjonsstilling og/eller LIS i B-grenstilling) og en turnuslege til stede i XXXX.
Etter klokken 15.00 er det i tillegg et felles tolv-delt primærvaktsystem der både LIS i rotasjonsstillinger og LIS i B-grenstillinger deltar. Hvert vaktlag består av en lege fra hver av de tre klinikkene og benevnes primærvakt lunge, primærvakt hjerte og primærvakt medisin. En av LISene utpekes som vaktteamleder med myndighet til å avgjøre plassering av pasienter og eventuell flytting av pasienter mellom avdelinger og klinikker ved overbelegg.
I tillegg er det seksjonert bakvaktsjikt med i alt ni overleger som dekker alle de medisinske spesialitetene. Det er varierende hvor lenge de ulike bakvaktene har tilstedevakt.
Det foreligger et dokument i foretakets kvalitetssystem (Dok 9643 ”Ny som assistentlege”) der organisering av legeressurser ved XXXX fremkommer. I dette dokumentet fremkommer også hvilke telefonnummer som kan benyttes ved behov for å konferere med bakvakt i de ulike fagfeltene.
XXXX har god rekruttering av leger til ledige stillinger. De fleste søkerne har flere års erfaring fra det medisinske fagfeltet når de søker for å fullføre sin spesialisering i indremedisin. Oppgaven med å lage og vedlikeholde vaktlistene er delegert en bestemt lege i klinikken, og det skal alltid være en styrt fordeling av lege med mindre kompetanse på vakt sammen med lege med mer kompetanse.
Nyansatte leger skal følge introduksjonskurs i regi av foretaket. I tillegg har XXXX en sjekkliste som benyttes for å sikre at nyansatte blir kjent med lokale forhold. LIS har selv ansvar for å sette seg inn i de ulike punktene på listen og kvittere ut når det er gjort. Det er klinikksjefens ansvar å følge opp disse.
Nyansatt LIS går ikke i vakter de første to ukene etter ansettelse. Før de starter å gå vakter blir de vist rundt i XXXX. De gis anledning til på eget initiativ å gå sammen med annen vakthavende lege (dublering av vakten) før de selv går selvstendig vakt, men dette er ikke obligatorisk. Kun unntaksvis ser klinikksjefen et særskilt behov for at vaktene dubleres ved oppstart av vaktdeltakelse for nyansatte LIS. Begrunnelsen for dette er at LIS ofte har flere års erfaring og starter med to ukers vaktfri.
I sykehusets kommentarer til foreløpig rapport fremkommer det at alle leger ved XXXX får opplæring i EQS ved avdelingsoverlegen. De viktigste prosedyrene blir omtalt og forutsettes brukt. Alle nyansatte leger får opplæring i EQS og fanen ”Akutt indremedisin” slik det fremkommer av ”Sjekkliste for nyansatte leger ved XXXX”.
3.1.5 Ved vaktskifte for leger
Det fremgår av retningslinjen Dok 9643 ”Ny som assistentlege” at postlegene har ansvar for å tilkalle vakthavende lege om ettermiddagen for å orientere om pasienter på sengepostene med symptomer eller utfordringer som trenger snarlig avklaring. I helgene er det en times overlapping ved alle vaktskift for rapportering og avslutning av påbegynte oppgaver. Det finnes ingen skriftelig prosedyre eller omforent praksis som beskriver overlevering av opplysninger om pasienter i XXXX fra LIS-mottakslege til påtroppende primærvakter ved avslutning av dagvakter i XXXX på hverdager.
3.1.6 Medisinsk mottaksteam / bruk av overlegekompetanse i XXXX
Det er opprettet et medisinsk mottaksteam som kan tilkalles når det legges inn ustabile eller kritisk syke medisinske pasienter. Prosedyren for mottaksteamet er beskrevet i Dokument 25083 ”Medisinsk mottaksteam”. Teamet består av med.ass.lege A, med.ass.lege B, anestesilege, anestesisykepleier, mottakssykepleier 1 og mottakssykepleier 2. Teamet kan blant annet tilkalles ved alvorlig sepsis/septisk sjokk. AMK sender da teamsøk på ordre fra LIS medisinsk avdeling eller lege prehospitalt.
Det fremkommer under intervjuene at bakvaktene ved XXXX sjelden tilkalles til pasienter i XXXX. Klinikkledelsens vurdering av dette er at selv nyansatte LIS er relativt erfarne. Det fremkom også at de to overlegene som er ansatt i XXXX for å jobbe med fagutvikling og skal kunne kontaktes for råd og veiledning, i liten grad blir benyttet til tilsyn/bistand i forhold til enkeltpasienter.
3.1.7 Valg av sengepost ved overføring av pasient fra XXXX
For at det skal kunne rekvireres prøver/undersøkelser av pasienter i XXXX, må pasienten ha en avdelingstilhørighet. Pasientene blir derfor tidlig innskrevet ved en avdeling. Dette kan foregå allerede før lege har tilsett pasienten og besluttet hvilken avdeling pasienten skal overføres til. Det foreligger ikke entydige kriterier for hvilke pasienter som kan eller ikke kan overføres til vanlig sengepost.
Det er LIS som vanligvis beslutter hvor pasienten skal overføres fra XXXX. Dersom LIS i XXXX har behov for støtte for avgjørelsen, tas avgjørelsen i samarbeid med mer erfaren lege/overlege i aktuelt fagfelt. Pasientansvarlig sykepleier konfererer med koordinator i XXXX som undersøker om det er plass på aktuell sengepost, eventuelt kobles det også inn en egen beleggskoordinator på sykehuset. I retningslinjen ”Ny som ass.lege” fremkommer det et det er vaktteamleder som er delegert myndighet til å avgjøre plasseringer av pasienter ved overbelegg. Dersom LIS mener det er behov for mer overvåking enn det som vanligvis tilbys ved den aktuelle sengeposten, skal vakthavende anestesilege kontaktes for å diskutere adekvat omsorgsnivå/plassering av pasienten.
3.1.8 Organisering av XXXX
XXXX er sammen med XXXX organisert under XXXX som er en av syv avdelinger under XXXX. Det er samarbeid mellom XXXX og XXXX om en felles vakt i vaktteamet. Det er i tillegg egen bakvakt for infeksjonsmedisin som har hjemmevakt etter klokken 19.00 på ukedagene.
3.1.9 Prosedyrer for håndtering av sepsis
Foretaket har elektronisk prosedyreverktøy (EQS) der prosedyrer er tilgjengelig fra ulike nivåer i organisasjonen. Noen prosedyrer gjelder kun lokalt, andre gjelder for hele sykehuset. Det er avdelingsoverlegen ved XXXX som har ansvar for fagprosedyrer innenfor det infeksjonsmedisinske feltet.
Prosedyren ”Sepsis” Dokument 19883 (revidert 21. mars 2013) er tilgjengelig ved helse sykehuset. I følge prosedyren skal oppstart antibiotika tilstrebes innen 20 minutter. Prosedyren inneholder også en sjekkliste over SIRS (Systemisk Inflammatorisk Respons Syndrom)-kriterier for å gradere alvorligheten. Det fremkommer under intervjuene at prosedyren er kjent, men den benyttes ikke alltid som hjelpemiddel eller sjekkliste for å sikre at alle tiltak og observasjoner blir iverksatt. Under samtalene kom det frem at det er noe ulik oppfatning om angivelse av hastegrad fra innkomst til oppstart antibiotika for pasienter med mistanke om sepsis. I samtalene vektla helsepersonellet at det ble utført en individuell vurdering av den enkelte pasient, avhengig av den kliniske tilstanden. Rubrikken for gradering av alvorlighetsgrad, kliniske tegn og markeringer av organdysfunksjon benyttes ikke rutinemessig, men det ble oppgitt at elementene er med i vurderingen av pasientens totale kliniske tilstand, inkludert alvorlighetsgrad.
Det fremkommer at det foreligger usikkerhet hos legene og sykepleierne i XXXX om prosedyrene er oppdaterte og til å stole på, og flere LIS benytter prosedyrer fra andre sykehus som støtte til valg av behandling. Ledelsen har poengtert at relevante prosedyrer gjeldene for helseforetaket skal følges.
På sengepost benyttes to ulike skjemaer for observasjoner, ”Miniobservasjonsskjema” og ”Intensivskjema”. Hvilke observasjoner som skal gjøres av den enkelte pasient i de ulike situasjonene, iverksettes ut fra sykepleiers faglige forståelse av pasientens tilstand og de beskjeder som gis fra LIS i mottak. Det fremkommer ikke alltid av pasientdokumentasjonen hvilke observasjoner som skal gjøres, eller hvor ofte de skal gjøres av pasienter med mistanke om sepsis. Det benyttes ikke sjekklister i henhold til rutine.
De indremedisinske klinikkene har en egen fane på intranettet ”Kilden”, som heter ”Akutt indremedisin” som gir hurtig tilgang til sentrale prosedyrer. Helseforetaket har også en egen prosedyre ”Behandling av alvorlig sepsis/septisk sjokk” som gjelder for Intensivavdelingen.
3.1.10 Dokumentasjon av observasjoner og rapporteringsrutiner
Når LIS har undersøkt pasient i XXXX og prøver, undersøkelser og tiltak er bestemt og iverksatt, overtar mottakssykepleier ansvaret for pasienten. Dersom LIS går av vakt, skal sykepleier kontakte påtroppende LIS ved endringer/behov for legetilsyn. Det er sykepleier som ut fra sitt faglige skjønn og pasientens tilstand vurderer eventuelt behov for nytt legetilsyn under pasientens opphold i XXXX. Hvis sykepleier på sengeposten oppfatter pasienten som dårlig, blir lege kontaktet umiddelbart.
I XXXX benyttes skjemaet ”Informasjon fra lege i mottakelsen” der legen nedtegner relevante opplysninger som tidligere sykdommer, aktuelt, spesielle funn, behandling gitt i mottakelsen og tentativ diagnose eller problemstilling. Skjemaet følger med pasienten til sengeposten eller annen enhet. Observasjoner som skal gjøres kan noteres der, men det er ikke et obligatorisk felt for dette. Prøver som skal rekvireres noteres også på dette skjemaet. Skjemaet skal signeres.
Sykepleier i XXXX benytter ”F2 Observasjonsskjema ved innleggelse, sykepleierdokumentasjon i XXXX”. Ved triagering nedtegnes observasjonene og resultatet av triageringen. Det fremkommer også hvem som har utført triageringen. Triagering benyttes for å vurdere i hvilken grad det haster med legetilsyn. Videre hastevurdering etter triagering avgjøres deretter av lege. Det gjøres vanligvis ikke en re-triagering. For vurdering av bevissthetsgrad benyttes Glascow coma scale (GCS).
Gjennom samtalene fremkom ulik praksis for observasjon av pasienter med sepsis. Det fremkom også at sykepleierne ofte ikke prioriterer å utføre dokumentasjon fortløpende på F2-skjemaet. Avdelingsledelsen i XXXX var klar over problemstillingen og følger med på hvordan det dokumenteres.
Ved overflytting av pasient fra XXXX til sengepost gir mottakssykepleier rapport om pasienten til sykepleier på ny post. Denne varsler så lege som har ansvar for sengeposten, gjerne først etter at utførte prøveresultater foreligger, eller tidligere dersom sykepleier finner at pasienten har behov for det.
3.1.11 Oksygentilførsel/ bruk av oksygenkolber i XXXX
XXXX har oksygenuttak i veggen for kontinuerlig oksygentilførsel på slange eller maske. Vegguttaket benyttes når pasienten ligger i XXXX. Pasienter som kommer fra legevakten og er oksygentrengende, transporteres til XXXX med oksygenkolbe koblet til pasientseng eller båre. Ved ankomst til XXXX skal oksygen kobles fra bærbar kolbe til vegguttaket. Ved overflytting fra XXXX til sengepost skal det alltid sjekkes at pasienten under transport får med seg en kolbe som er tilstrekkelig fylt med oksygen. Det finnes et eget lager med oksygenkolber i XXXX.
Det er sykepleiers ansvar å sjekke at det er tilstrekkelig trykk og oksygen på kolben som tilkobles pasienten ved transport innad i sykehuset. Foretaket har ikke nedfelte rutiner for håndtering av oksygenkolber i XXXX. Fylling av oksygenkolber og eller annet vedlikehold av kolbene, ivaretas av teknisk enhet ved sykehuset.
3.1.12 Kvalitetsstyring i XXXX
Det er ikke et eget kvalitetsutvalg for XXXX, men klinikken har et kvalitetsutvalg med kvalitetskoordinator felles med XXXX. XXXX har ikke eget kvalitetsutvalg, men avvik behandles i linjen mellom klinikksjef, avdelingssjef og de tre seksjonslederne. De har ikke faste møter hvor de tar opp utilsiktede hendeler i avdelingen, men det tas på personalmøter ved behov. Hendelser tas opp med melder som får tilbakemelding etter at hendelsen har vært vurdert av ansvarlig leder i linje. Trender undersøkes og overvåkes fortløpende. Det meldes generelt lite avvik i følge ledelsen.
3.2 Oppfølgning av hendelsen og avviksbehandling ved XXXX
XXXX har i etterkant av hendelsen dokumentert at de har utført eller er i gang med en rekke prosesser med formål om å bedre pasientsikkerheten etter hendelsen. Det fremgår blant annet av helseforetakets redegjørelse av 12. februar 2014 at foretaket har utarbeidet forslag til prosedyre for bruk av transportabelt oksygen. Av forslaget fremgår det videre at XXXX har iverksatt gjennomgang av hvordan transportabelt oksygen skal administreres og kontrolleres i avdelingen. Det opplyses av helseforetaket at det er opprettet en prosedyre som presiserer at stasjonær surstoffbehandling skal skje ved tilkobling til vegguttak.
XXXX har videre utarbeidet og forbedret eksisterende verktøy for dokumentasjon og observasjon i XXXX. Skjemaet ”Informasjon fra lege i mottakelsen” (B1) skal revideres, og man skal tilføye et avsnitt der spesielle observasjoner for mottagende enhet skal krysses av for å bedre rapporteringen med samhandlende personell. Det er også iverksatt oppfølgende regime for kontroll med innhold og omfang av klinisk informasjon i dokumentasjonen i XXXX.
Det er også gjort endringer i skjemaet F2 som sikrer at opplysningene som er nedfelt skal følge pasienten. Skjemaet F2 har fått duplikat slik at en del følger pasienten. Videre vil dokumentasjon, monitorering og planmessig evaluering inngå som tema i en overordnet satsing foretaket har for innføring av standardiserte pasientforløp.
Det er iverksatt flere tiltak for implementering av tiltakene både generelt og for den enkelte medarbeider (fagdager, ukentlig undervisninger, sertifiseringer).
Samstemming av de to eksisterende prosedyrene for sepsisbehandling er nå iverksatt. Sepsisbehandling og vurdering av prøvetaking er også nevnt som et særlig tema i undervisning for LIS. Helseforetaket har valgt tid før oppstart av antibiotikabehandling ved sepsis som et viktig kvalitetsmål, og helseforetaket følger opp dette i et eget kvalitetssikringsprosjekt. Det er identifisert behov for å tydeliggjøre kriterier for når pasienter skal legges på intensivavdeling i prosedyren om sepsis Dokument nr 19883, og det er også etablert et satsningsområde på overordnet nivå med utvikling av standardiserte pasientforløp.
Foretaket har også satt inn en presisering i retningslinjen ”Ny som assistentlege” om at lege i mottak skal varsle vakthavende ved den sengeposten som skal overta ansvaret for pasienten.
Ledelsen har videre innført en rutine for systematisk gjennomgang av pasientdokumentasjon gjennom bruk av metode Global-Trigger Tool (GTT).
Videre påpeker foretaket i sitt svar at den planlagte ordningen med koordinerende akuttmedisinsk vakt (KAV) skal innføres i 2014. I brev fra klinikkledelsen til øverste ledelse ved sykehuset for godkjenning av etableringen av ordningen er det beskrevet at ordningen skal ha en prøveperiode på to år, og evalueres for beslutning for mulig videreutvikling av tiltaket til også å omfatte helgedager. Tiltaket skal evalueres etter seks og tolv måneder. Evalueringen er foreslått å skulle omfatte 13 ulike styrings- og kvalitetsparametre.
4. Rettslig grunnlag
Det er et grunnleggende krav til helsetjenesten at den helsehjelpen som ytes er faglig forsvarlig. Kravet stilles både til helsepersonells utøvelse av helsehjelp og til virksomhetens organisering av helsehjelp, jf. helsepersonelloven §§ 4 og 16 og spesialisthelsetjenesteloven § 2-2.
Spesialisthelsetjenesteloven § 2-2 lyder:
"Helsetjenester som tilbys eller ytes i henhold til denne loven skal være forsvarlige.
Spesialisthelsetjenesten skal tilrettelegge sine tjenester slik at personell som utfører tjenestene, blir i stand til å overholde sine lovpålagte plikter, og slik at den enkelte pasient eller bruker gis et helhetlig og koordinert tjenestetilbud."
4.1 Om forsvarlighetskravet
Kravet om forsvarlighet er en rettslig standard. Det innebærer at innholdet bestemmes med utgangspunkt i normer utenfor loven. Forsvarlighetskravet er forankret i anerkjent fagkunnskap, faglige retningslinjer og samfunnsetiske normer.
Spesialisthelsetjenesteloven § 2-2 må ses i sammenheng med helsepersonelloven § 4, som stiller krav til helsepersonell om å utøve sitt arbeid på en faglig forsvarlig måte. Forsvarlighetsnormen i spesialisthelsetjenesteloven har imidlertid et mer helhetlig utgangspunkt enn forsvarlighetsbestemmelsen i helsepersonelloven.
4.2 Internkontroll
Det er en nær sammenheng mellom kravet til forsvarlighet og kravet til internkontroll og systematisk arbeid for å ivareta pasientenes sikkerhet, jf. lov om statlig tilsyn med helsetjenesten § 3 og forskrift om internkontroll i sosial- og helsetjenesten (internkontrollforskriften) § 4. Internkontroll skal bidra til faglig forsvarlige helsetjenester, og er et verktøy som skal sikre at daglige arbeidsoppgaver blir utført, styrt og forbedret i henhold til lovens krav. Sykehuset skal således gjennom sin internkontroll sikre kravet til forsvarlighet i spesialisthelsetjenesteloven § 2-2.
Forsvarlig virksomhetsstyring fordrer at det arbeides systematisk med å avdekke situasjoner der det har oppstått eller kan oppstå svikt, mangler eller uønskede hendelser for så å iverksette tiltak for å forebygge at de samme situasjonene oppstår igjen.
5. Hendelses- og årsaksanalyse av hendelsesforløpet
I det følgende gis det en hendelses- og årsaksanalyse, for å belyse de sårbare områdene som bidro til de tre vurderingstemaene som Statens helsetilsyn definerte i vår foreløpige rapport. Vår endelige vurdering av hendelsen opp mot helselovgivningen følger under punktene 6 og 7.
Et viktig element i pasientsikkerhet i helsetjenesten er å identifisere og redusere sårbare områder. Opplysninger som fremkom om det aktuelle pasientforløpet avdekket tre områder i hendelsesforløpet som Statens helsetilsyn mener er av særlig tilsynmessig interesse. Dette gjelder de delene av det aktuelle hendelsesforløpet som vedrører følgende:
- Administrasjonen av oksygen og oppfølging av vitale parametere
- Tidspunktet for oppstart av antibiotika
- At pasienten ble bevisstløs uten at det førte til nytt legetilsyn og revurdering av pasientens tilstand og mulige tiltak
På denne bakgrunnen stilte vi i den foreløpige rapporten foretaket og involverte helsepersonell spørsmål omkring fakta og rutiner om den helsehjelpen pasienten fikk. Spørsmålene inngår i punktene under.
5.1 Administrasjonen av oksygen og oppfølging av vitale parametere
5.1.1 Oksygenkolber
Pasienten fikk ikke tilført oksygen kontinuerlig under oppholdet. Pasienten lå tilkoblet oksygenkolbe som var tom ved overflytting fra XXXX. Kolben ble byttet, men ved ankomst på sengepost var også den nye kolben tom. Det fremkom ikke opplysninger under tilsynet som tilsier at pasienten ved noe tidspunkt lå koblet til det faste oksygenuttaket fra veggen i XXXX.
Da sykepleier dagvakt fikk ansvar for pasienten så hun at pasienten lå tilkoblet nesekateter med to liter oksygen. Tilsvarende observerte sykepleier kveldsvakt som overtok ansvaret for pasienten da SVK ble lagt, at pasienten lå tilkoblet oksygen. Det ble ikke gjort en nærmere kontroll av slanger og utstyr som ble benyttet, og det fremkom ikke opplysninger under tilsynet om at slik kontroll skal gjøres rutinemessig av sykepleierne som er involverte i pasientbehandlingen.
Det stedlige tilsynet viste at det ikke er omforente eller klart definerte rutiner for håndteringen av oksygenkolber i XXXX. Det finnes alltid reservekolber tilgjengelig. Det foreligger imidlertid ikke faste rutiner for når kolbene som er i bruk skal byttes ut, hvem som har ansvar for å kontrollere kolbene eller hva som er grenseverdier for reservekolbene.
Årsaksanalysen viser etter Statens helsetilsyns sitt syn at rutinene og praksis ved avdelingen ikke sikret at pasienter fikk tilstrekkelig oksygentilførsel under opphold i XXXX.
5.1.2 Rutiner for monitorering av vitale parametre
Skjemaet ”Informasjon fra lege i mottakelsen” følger pasienten etter oppholdet i XXXX. Utover dette finnes det ingen rutiner for skriftlig ordinasjon fra lege til sykepleier om hvilke vitale parametre som skal følges eller hvor ofte målinger skal foretas.
Prosedyren ”Sepsis - dokument 19883” beskriver at monitorering av blodtrykk, puls, respirasjonsfrekvens og O2-metning skal skje hvert 15. minutt, og at overgang til lengre intervaller skal gjøres etter vurdering av lege. Det ble opplyst ved det stedlige tilsynet at det kan være behov for hyppigere monitorering enn hvert 15. minutt, og at frekvensen må tilpasses situasjonen. Det fremkom imidlertid også at dette ofte ikke er klart formidlet, og at ikke alle verdier som monitoreres nedtegnes.
Videre beskriver prosedyren åtte områder for observasjoner av kliniske tegn og markører for gradering av alvorlighet av organdysfunksjon. Under det stedlige tilsynet framkom det at disse ikke benyttes rutinemessig, men er en kunnskap som det enkelte helsepersonell har med seg i vurderingen av pasienten.
I kommentarene til den foreløpige rapporten fremkommer det at lege i XXXX vanligvis ordinerer hyppighet av monitorering av parametere og videre oppfølging i skjemaet ”Informasjon fra lege i mottakelsen”. Overvåkningsskjema/intensivskjema for monitorering av nødvendige parametre oppfordres tatt i bruk allerede i XXXX. Videre ble det påpekt at vurdering av organdysfunksjon alltid skal gjøres, og at EQS-prosedyren for sepsis kan brukes som sjekkliste. Det fremkom ved det stedlige tilsynet at dette ikke var innarbeidet.
Årsaksanalysen viser etter Statens helsetilsyns sitt syn at til tross for de rutiner og prosedyrer som gjaldt i XXXX, ble ikke alle nødvendige parametere undersøkt og/eller dokumentert.
5.1.3 Formidling av vitale parametre, inkludert surstoffmetning
Pasienten hadde kontinuerlig måling av oksygenmetning via pulsoksymeter på øret. Verdiene var ca. 82 – 85 % og ble observert flere ganger. Verdiene bedret seg ikke til tross for at oksygentilførsel ble iverksatt. Også puls og blodtrykk ble observert gjentatte ganger, men verdiene ble ikke rutinemessig notert i skjema F2. Verdiene ble imidlertid referert muntlig ut i rommet, slik at alle som var involvert i pasientbehandlingen fikk fortløpende beskjeder.
Årsaksanalysen har etter Statens helsetilsyn sitt syn vist at avvik i de vitale parametrene som ble observert ikke ble tilstrekkelig tatt hensyn til under behandlingen av pasienten.
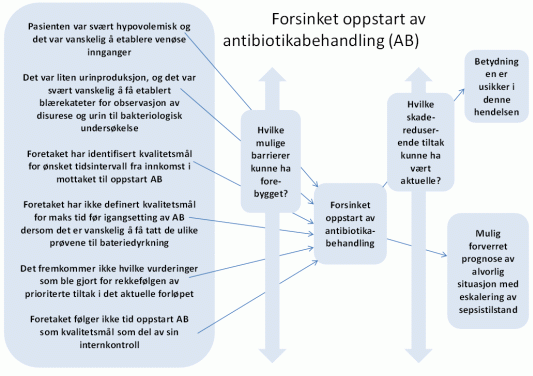
5.2 Tidspunktet for oppstart av antibiotikabehandling
Tidlig oppstart av antibiotikabehandling er et viktig tiltak for at en sepsistilstand ikke skal forverres. Samtidig er det viktig å få tatt nødvendige prøver til bakteriedyrkning før oppstart behandling, for å diagnostisere hvilke mikrober som er årsaken til infeksjonstilstanden. Avhengig av pasientens tilstand, kan det være situasjoner der det er nødvendig at antibiotikabehandling startes uten at bakteriologi er sikret (jamfør punkt 2 på tiltakslisten i prosedyren ”Sepsis” dokument 19883).
Det er ikke dokumentert hvilke avveininger som ble gjort om dette underveis i behandlingsforløpet av denne pasienten. Sykepleier kveldsvakt tok initiativet til å avklare dette da det ikke lot seg gjøre å få samlet urin for bakterieprøve da blærekateteret var på plass.
Foretaket har i prosedyren ”Sepsis” definert et kvalitetsmål på 20 minutter for tidsbruk fram til antibiotika bør være igangsatt. Det tok 2 timer og 35 minutter fra pasienten ankom akuttmottaket til antibiotikainfusjonen ble startet. Tidsbruken var følgelig mer enn en firedobling av det som er ønsket i henhold til prosedyren. Statens helsetilsyn har merket seg at det var krevende å få på plass venøs tilgang og at dette også medvirket til forsinkelsen for oppstart av antibiotikabehandling.
Foretakets ledelse hadde ved tidspunktet for det stedlige tilsynet ingen rutiner for å følge sin praksis på området gjennom oversikt over tall for hvordan dette kvalitetsmålet etterleves, eller ved stikkprøver ved gjennomgang av enkelthendelser. Det forelå heller ikke en omforent praksis for hvor høyt man skal prioritere å få tatt de ønskede prøvene for bakteriedyrkninger, opp mot tidsbruken av oppstart av antibiotika intravenøst.
Opplysningene som fremkom gjennom tilsynet, ga grunnlag for å stille spørsmål om en oversikt over foretakets praksis for når antibiotikabehandling blir igangsatt ved sepsis, kunne bidratt til en sterkere bevissthet omkring tidlig oppstart av antibiotika, opp mot risikoen ved å starte antibiotikabehandling uten å ha tatt alle ønskede bakterieprøver.
Årsaksanalysen viser etter Statens helsetilsyn sitt syn at avdelingens praksis og rutiner ikke var tilstrekkelige for å sikre at pasienter ikke får unødvendig forsinket oppstart av antibiotika ved mistanke om sepsis.
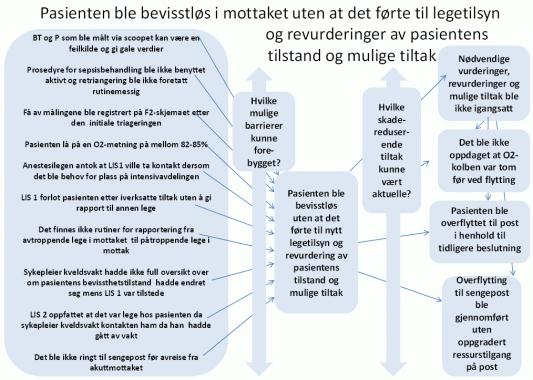
5.3 At pasienten ble bevisstløs uten at det førte til nytt legetilsyn og revurdering av pasientens tilstand og mulige tiltak
Pasienten var svært hypovolemisk og det var vanskelig å kontrollere blodtrykket og puls ved annen metode enn via skopet pasienten var koblet til. De observasjonene som ble gjort av pasienten i XXXX t, viste imidlertid en bedring som ikke harmonerte med de fortløpende kliniske observasjonene. Det fremkom opplysninger under tilsynet om at det var kjent at monitorering via skop kan gi usikre observasjoner ved uttalt hypovolemi.
Resultatet fra vurderingen ved triageringen var anført i skjema F2. Det finnes også en rubrikk for nedtegnelser av bevissthetsnivå ad modum GCS i skjemaet F2, men denne var ikke benyttet i den aktuelle saken. Det fremkom opplysninger om at det ikke var vanlig å gjøre nye rutinemessige vurderinger av bevissthetsnivå etter triagering for pasienter med sepsis/mulig sepsis, og at GCS var et verktøy som i første rekke anvendes for pasienten med hodetraumer.
Da sykepleier kveldsvakt overtok ansvaret for pasienten oppfattet hun at pasienten var dårlig, men hun hadde ikke sett pasienten ved innkomst og vurderte på denne bakgrunnen ikke at det hadde vært en ytterligere forverring. Pasienten hadde dessuten vært tilsett av tre leger, og disse hadde ikke spesifikt uttalt bekymring om pasientens bevissthetstilstand eller mulig forverring av tilstanden.
Da sykepleier kveldsvakt tok kontakt med LIS 2 fremkom det under samtalen at pasienten ikke kunne svare på tiltale. LIS 2 hadde ingen spesielle kommentarer til at pasienten ikke lenger var kontaktbar, utover at det måtte ha oppstått en forverring. Sykepleier kveldsvakt hadde ikke oversikt over når denne forandringen oppstod. LIS 2 har på sin side gitt uttrykk for at han trodde det fortsatt var lege til stede hos pasienten på det tidspunktet sykepleier kveldsvakt ringte ham.
Selv om pasienten ikke lenger var kontaktbar, ble hun flyttet til infeksjonsmedisinsk sengepost uten nytt legetilsyn. Sykepleier kveldsvakt oppfattet at dette var avklart allerede og tok ingen telefon til avdelingen før hun transporterte pasienten.
LIS 1 forlot pasienten etter å ha iverksatt tiltak og fylt ut skjema ”Informasjon fra lege i mottakelsen” uten å gi rapport til annen lege. Det fantes på det aktuelle tidspunktet ikke rutiner for rapportering fra avtroppende vakthavende lege på dagtid til påtroppende vakthavende lege i mottak.
Opplysningene som fremkom under tilsynet ga grunn til å stille spørsmål om foretakets rutiner sikret pasientene i XXXX en tydelig og omforent oppfattelse av pasientens tilstand og de tiltak som er nødvendige, samt overføring av nødvendige pasientdata mellom involvert helsepersonell.
Årsaksanalysen har slik Statens helsetilsyn ser det vist at det ikke forelå rutiner eller praksis på avdelingen som sikret pasienter fornyet vurdering ved endring i pasientens bevissthetstilstand.
6. Statens helsetilsyns vurdering av behandlingsforløpet
Ut ifra de opplysningene Statens helsetilsyn har mottatt, er det etter vår vurdering ikke mulig å påvise sikker sammenheng mellom det fatale utfallet for pasienten og den helsehjelpen hun mottok. Pasienten var i svært dårlig forfatning ved ankomst til XXXX, hun hadde en alvorlig akutt tilstand og hadde på den bakgrunnen en svært dårlig prognose, uavhengig av helsehjelpen.
I våre endelige vurderinger har vi lagt til grunn de opplysninger som følger av det reviderte saksforholdet og det hendelsesforløpet som fremgår av årsaksanalysene overfor.
Statens helsetilsyn har under punktene 6.1 til 6.3 først vurdert deler av den helsehjelpen den aktuelle pasienten fikk ved innleggelsen ved XXXX. Det gis i punkt 6.4 en samlet vurdering og oppsummering av denne helsehjelpen.
I punkt 7.1 til 7.3 har Statens helsetilsyn vurdert relevante deler av de gjeldende styringssystemene og rutinene på hendelsestidspunktet, før det deretter gis en samlet vurdering og oppsummering i pkt. 7.4.
6.1 Administrasjonen av oksygen under behandlingsforløpet
Administrasjon av oksygen er et sentralt tiltak ved mange akutte/alvorlige tilstander. Ved alvorlige infeksjoner og sepsistilstander må oksygen administreres ut fra pasientens behov og fortløpende evaluering av tilstanden.
Det er usikkert om pasienten fikk kontinuerlig tilført oksygen under behandlingsforløpet. Pasienten lå ikke tilkoblet oksygen fra vegguttak i henhold til rutinen, og ved to anledninger var oksygenkolben tom. Det forelå ingen prosedyre for når sykepleier skulle koble til vegguttaket for oksygen.
Statens helsetilsyn har kommet til at pasienten ikke fikk behandling i tråd med god praksis da hun ikke fikk tilført oksygen slik den medisinske tilstanden tilsa.
6.2 Tidspunktet for oppstart av antibiotika
Ved alvorlige infeksjoner og sepsis skal venøs tilgang sikres og antibiotikabehandling startes så raskt som mulig. Tidlig oppstart av antibiotikabehandling kan være av avgjørende betydning for utfallet av infeksjonen. Blodkulturer og andre bakteriologiske prøver bør tas før antibiotika gis. Prøvetaking må imidlertid ikke forsinke oppstarten vesentlig, da prognosen i så fall kan forverres betydelig.
Det må gjøres en konkret vurdering i hvert enkelt tilfelle hvordan de ulike tiltakene skal prioriteres. Den aktuelle pasienten hadde redusert allmenntilstand, var kald perifert uten palpable pulser, hadde lav surstoffmetning og var takycard. Ut i fra en medisinsk vurdering var det indikasjon for rask oppstart av antibiotika. Det tok imidlertid 40 minutter fra intravenøs tilgang var etablert til intravenøs antibiotika ble startet. Totalt gikk det ca. to og en halv time fra pasienten ankom XXXX til pasienten fikk administrert intravenøs antibiotika.
Statens helsetilsyn har merket seg at det var krevende å få på plass venøs tilgang, og at dette medvirket til forsinkelsen i oppstart av antibiotikabehandlingen. Imidlertid har vi kommet til at å prioritere urinprøvetaking før oppstart av antibiotikabehandling i den situasjonen som forelå, var utenfor god praksis. Antibiotikabehandling burde vært startet opp umiddelbart etter at intravenøs tilgang var etablert. Statens helsetilsyn har kommet til at det var en mangelfull prioritering av oppstart av antibiotika, i en situasjon der det klinisk forelå mistanke om alvorlig sepsis.
6.3 At pasienten ble bevisstløs uten at det førte til nytt legetilsyn og revurdering av pasientens tilstand og mulige tiltak
Samhandling mellom sykepleier og lege om dårlige indremedisinske pasienter er avgjørende for å sikre forsvarlig helsehjelp. Dette fordrer også fortløpende kommunikasjon ved endring av pasientens tilstand. Det er lege som skal vurdere pasienten og ta nødvendige beslutninger ved endring i tilstanden. Å involvere lege i vurderingen av alle vesentlige endringer av pasientens kliniske tilstand, inkludert endring av bevissthetsnivå, er særlig viktig for å sikre forsvarlig behandling. Lege må også vurdere om pasienten har behov for tettere eller annen oppfølgning og/eller overvåkning på et høyere nivå.
Fortløpende vurdering av pasientens kliniske tilstand og bevissthetsnivå kan være krevende ved vaktskifte og ved bytte av behandlere. Den fortløpende vurderingen er imidlertid av avgjørende betydning, særlig ved behandling av svært syke pasienter, og må fungere også i slike tilfeller.
Pasientens bevissthetstilstand forverret seg under oppholdet i XXXX, uten at lege ble tilkalt for å evaluere situasjonen og vurdere behov for endring av behandlingsplanen. Manglende revurdering av pasientens kliniske tilstand førte til at pasienten ankom Infeksjonsmedisinsk sengepost i en tilstand personalet ikke var forberedt på og som de derfor heller ikke hadde lagt til rette for.
Statens helsetilsyn har kommet til at manglende samhandling mellom sykepleiere og leger i XXXX da pasientens bevissthetstilstand endret seg, ikke var i tråd med god praksis.
6.4 Oppsummering og konklusjon
Statens helsetilsyn har kommet til at den behandlingen pasienten mottok når det gjelder administrasjon av oksygen, forsinket oppstart av antibiotikabehandling og manglende tilsyn av lege ved endring i bevissthetstilstanden, var utenfor god praksis.
Avviket er etter Statens helsetilsyns vurdering samlet sett så betydelig at det foreligger et brudd på kravet til forsvarlig behandling etter spesialisthelsetjenesteloven § 2-2.
7. Statens helsetilsyns vurdering av XXXXXs rutiner og styringssystem
Ved vurderingen av de rutiner og styringssystemer som hendelsen berører, har Statens helsetilsyn sett at det særlig er tre hovedområder som bør vurderes. I det videre vil vi vurdere følgende forhold:
- Observasjon, oppfølgning og dokumentasjon
- Samhandling om helsehjelpen
- Kompetanse
7.1 Observasjon, oppfølgning og dokumentasjon
7.1.1 Monitorering og evaluering
Et akuttmottak må ha gode dokumentasjonsverktøy som sikrer at observasjoner evalueres og endringer i pasientens tilstand oppdages. Videre må det foreligge skriftlige rutiner som praktiseres i henhold til den enkelte pasients behov. God dokumentasjon er særlig viktig ved akuttavdelinger der endringer i pasienters tilstand kan skje raskt, og det er flere involverte helsepersonell fra ulike avdelinger og profesjoner. Journalføring og dokumentasjon må foreligge i en form som muliggjør at relevante og nødvendige opplysninger også følger pasienten ved overføring til annen enhet.
Å sikre at nødvendig informasjon blir formidlet mellom avdelinger og helsepersonell involvert i behandlingen er særlig viktig. Svikt på dette området kan få stor betydning for pasientbehandlingen. Prosedyren ”Sepsis” dokument 19883 beskriver at monitorering av blodtrykk, puls, respirasjonsfrekvens og O2-metning skal skje hvert 15. minutt og at overgang til lengre intervaller skal gjøres etter legevurdering. Det fremgikk videre av tilsynet at involvert helsepersonell eventuelt overvåket parametrene hyppigere når de fant behov for det.
Det fremgikk imidlertid ved det stedlige tilsynet at det ikke var en omforent praksis hos involvert helsepersonell for bruk av prosedyrene. Prosedyren for sepsis, inkludert sjekklisten var i liten grad i bruk.
Tilsynet avdekket også at vitale parametere ikke ble registrert, og det ble ikke fortløpende tatt stilling til eventuelle nye tiltak. Pasienten hadde gjennom hele forløpet akseptabelt blodtrykk og puls uten at det kunne registreres perifer puls ved manuell palpasjon. Det forelå ikke rutiner for å følge med på at målingene passet med utvikingen av pasientens kliniske tilstand. Pasienten hadde under oppholdet i XXXX rimelig akseptable vitale parametre, med unntak av surstoffmetning. Den kliniske situasjonen forverret seg imidlertid betydelig uten at dette førte til endringer i den planlagte oppfølgingen. Det forelå heller ikke rutiner for spesifikt å følge bevissthetsgraden hos pasienter med symptomer på sepsis. Dette medførte at pasienten ble bevisstløs uten at opprinnelig plan for behandling og overvåkning ble endret.
Statens helsetilsyn har kommet til at prosedyrene og praksis i XXXX for monitorering og evaluering av pasienter med sepsis var mangelfulle og utgjorde en risiko for svikt i pasientbehandlingen.
7.1.2 Administrasjonen av oksygen
I et akuttmottak må det være på plass prosedyrer og rutiner som sikrer at pasienter med behov for oksygen får nødvendig oppfølging og behandling.
Det stedlige tilsynet og hendelsen har vist at rutinene for administrasjon av oksygen som forelå på hendelsestidspunktet, ikke var tilstrekkelige for å hindre svikt i tilførsel av oksygen. Det var ikke på plass rutiner som sikret at sykepleiere kontrollerte at pasienter faktisk får tilført oksygen, og det var heller ikke på plass rutiner som sikret bruk av oksygen fra vegguttak eller at oksygenkolbene var tilstrekkelig fylt.
Statens helsetilsyn har kommet til at rutinene og praksis for administrasjon av oksygen ved avdelingen ikke var tilstrekkelige for å sikre at pasientene nødvendig behandling.
7.1.3 Tidspunktet for oppstart av antibiotika
I et akuttmottak må rutiner og praksis sikre at pasienter med alvorlige infeksjoner mottar antibiotikabehandling uten unødvendig forsinkelse. Mikrobiologiske prøver må ikke unødig forsinke oppstart av behandling.
XXXX hadde ved hendelsen to ulike prosedyrer om sepsisbehandling, og de to prosedyrene var i ulik grad implementert. Det forelå heller ikke en omforent praksis for hvor høyt man skal prioritere å få tatt de ønskede mikrobiologiske prøvene i forhold til tidsbruken før oppstart av intravenøs antibiotika. Helseforetaket hadde på hendelsestidspunktet heller ikke på plass rutiner som fulgte med på hvor lang tid det tok før antibiotikabehandling ble startet hos pasienter med sepsis. Helseforetaket hadde selv definert at antibiotika burde være startet innen 20 minutter fra innleggelse, men ledelsen anvendte ikke dette kvalitetsmålet for å følge med på om dette faktisk ble etterlevd i praksis. Helseforetaket har senere i gangsatt oppfølging av dette kvalitetsmålet.
Statens helsetilsyn har kommet til at rutinene og praksis for tidspunkt for oppstart av antibiotikabehandling ikke var tilstrekkelig klare for å sikre at mikrobiologiske prøver ikke forsinket behandling unødig.
7.2 Rutiner og prosedyrer for samhandling
I utgangspunktet skal pasienter i akuttmottak overføres til andre avdelinger for behandling etter at de først er stabilisert. Det er avgjørende for den videre oppfølgingen av pasienten, at nødvendig og relevant informasjon følger pasienten og er tilgjengelig for helsepersonellet som overtar ansvaret for den videre behandlingen. Opplysninger skal overføres enten skriftlig eller muntlig, eventuelt begge deler.
Det må også være på plass rutiner som sikrer at pasienten får adekvat helsehjelp ved overføring fra akuttmottak til annen avdeling. Det må videre være klart hvilke vurderinger og tiltak som er iverksatt og hvilken plan som er lagt for den videre oppfølgingen.
Statens helsetilsyn fant ved det stedlige tilsynet at prosedyrene for overføring av informasjon mellom behandlende lege i XXXX og sengepost kunne gjennomføres uten annen kommunikasjon enn gjennom skjema ”Informasjon fra lege i mottakelsen”. Det fantes ikke rutiner for rapportering fra avtroppende vakthavende lege på dagtid i XXXX til påtroppende vakthavende lege. I tilfeller der pasienten ikke overføres raskt fra XXXX til sengepost kan derfor viktig informasjon gå tapt i denne tidsperioden. De manglende rutinene kan også medføre at det kan være usikkerhet rundt hvilke pasienter påtroppende vaktteam faktisk har ansvar for. Statens helsetilsyn har vurdert at rutinene for overføring av informasjon mellom legene i vaktsjiktet var mangelfulle på hendelsestidspunktet.
7.3 Rutiner og styringssystemer for sikring av nødvendig kompetanse
Et akuttmottak mottar pasienter med sykdom og skade innenfor mange ulike medisinske områder. Rask diagnostisering og iverksettelse av tiltak kan være avgjørende for utfallet. Foretakets rutiner må utformes slik at det sikrer tilstrekkelig helsefagligkompetanse til enhver tid, herunder at det er på plass gode tilkallingsrutiner for kompetent personell. Ledelsen må ut fra identifisering av risikoområder ha oversikt over hvilken kompetanse lege og sykepleier i førstelinje i XXXX må inneha. Det må legges opplæringsplaner, og kompetansesikrende tiltak må etableres på generelt og individuelt nivå.
Rutiner for tilkalling av helsepersonell med annen relevant eller høyere kompetanse må være etablert og kjent blant de som jobber der. Oppfølging av definerte målbare kvalitetsparametre som grunnlag for styring er nødvendig i henhold til internkontrollforskriftens krav til styring og ledelse. I dette ligger at ledelsen systematisk må følge med på at etablerte rutiner fungerer. Særlig viktig er dette på identifiserte risikoområder.
Styring av kompetanse for helsehjelpen i XXXX på tidspunktet for den aktuelle hendelsen er beskrevet under punkt 3.1 ”Organisatoriske forhold”.
Etter hendelsen har foretaket identifisert behov for kompetansesikrende tiltak som er iverksatt. Ledelsen har sett behov for endringer/tilføyelser i retningslinjen ”Ny som assistentlege” etter hendelsen. Nytilsatte LIS får også systematisk og eksplisitt tilbud om å gå dubleringsvakter i løpet av de to første arbeidsukene, og dette tas inn i sjekklisten for nytilsatte. Videre har helseforetaket implementert bruk av GTT for å følge med på at kravene til journaldokumentasjon etterfølges.
Sykehuset viser i sitt svarbrev til vår foreløpige rapport til at det allerede ved tidspunktet for hendelsen var etablert et medisinsk mottaksteam for å styrke kompetansen i mottak av alvorlig syke pasienter. Statens helsetilsyn oppfatter at foretaket har identifisert området som særlig risikofylt og at etablert rutine skal øke pasientsikkerheten på området. Vi vil i denne sammenheng likevel bemerke at rutinen ikke ble benyttet i denne aktuelle hendelsen. Det fremkom ved det stedlige tilsynet at det ikke var omforente definerte kriterier for når medisinsk mottaksteam skal alarmeres, men at dette besluttes av LIS ut fra skjønn. Statens helsetilsyn vil minne om foretakets plikt til å følge med på hvordan rutinen håndteres og om den virker etter hensikten.
7.4 Oppsummering og konklusjon i vurdering av rutiner og styringssystemer
7.4.1 Observasjon, oppfølgning og dokumentasjon
Statens helsetilsyn har vurdert at hendelsen har avdekket flere områder der prosedyrene ikke sikret behandling i henhold til god praksis i tilstrekkelig grad. Blant annet ble vitale parametere ikke rutinemessig registrert. Videre forelå det ikke rutiner for å sjekke om vitale parametre faktisk var reelle og sanne målinger, ved for eksempel å kontrollere blodtrykk og puls manuelt. Det forelå heller ikke rutiner for å følge bevissthetsgrad hos pasienter med symptomer på sepsis.
Det var ikke på plass rutiner som sikret at sykepleiere kontrollerte at pasienter faktisk får tilført oksygen, og det var heller ikke på plass rutiner som sikret bruk av oksygen fra vegguttak eller at oksygenkolbene var tilstrekkelig fylt.
Det forelå heller ikke en omforent praksis for hvor høyt man skal prioritere å få tatt de ønskede mikrobiologiske prøvene i forhold til tidsbruken før oppstart av intravenøs antibiotika. Helseforetaket hadde på hendelsestidspunktet heller ikke på plass rutiner som fulgte med på hvor lang tid det tok før antibiotikabehandling ble startet hos pasienter med sepsis.
Statens helsetilsyn har etter en samlet vurdering kommet til at de eksisterende rutinene og praksis i XXXX på hendelsestidspunktet ikke i tilstrekkelig grad var egnet til å sikre god dokumentasjon og observasjon. Vår konklusjon er derfor at de tidligere gjeldende rutiner og praksis ikke la til rette for god praksis og forsvarlig virksomhet.
7.4.2 Rutiner og prosedyrer for samhandling
Hendelsen har etter Statens helsetilsyns vurdering vist at rutinene og prosedyrene for samhandling var mangelfulle og utgjorde en risiko for svikt i pasientbehandlingen. Helseforetaket har etter hendelsen gjort følgende endringer:
- Helseforetaket har endret Skjema ”Informasjon fra lege i mottakelsen” for å bedre rapporteringen med samhandlende personell. Skjemaet F2 har nå fått duplikat slik at en del følger pasienten.
- Det fremgår også av ”Ny som assistentlege” at lege i mottak skal varsle vakthavende ved den sengeposten som skal overta ansvaret for pasienten, for å bedre sikre et forsvarlig behandlingsforløp.
- Foretaket har også funnet behov for å tydeliggjøre kriterier for når pasienter skal legges på intensivavdeling i prosedyren om sepsis Dokument nr 19883.
Statens helsetilsyn har etter en samlet vurdering kommet til at de eksisterende rutinene og praksis ikke i tilstrekkelig grad var egnet til å sikre samhandling mellom XXXX og sengepost. Helseforetaket var etter Statens helsetilsyns vurdering driftet med fare for svikt i pasientbehandlingen ved at de ikke i tilstrekkelig grad hadde sikret at behandlende helsepersonell har hatt tilgang til nødvendig informasjon, og at de ikke i tilstrekkelig grad har sikret at nødvendig informasjon har fulgt pasienten. Vi har derfor kommet til at de da gjeldende rutiner og praksis ikke var tilstrekkelige til å sikre god praksis.
7.4.3 Rutiner og styringssystemer for kompetanse
Helseforetaket har igangsatt en rekke tiltak for å sørge for tilstrekkelig kompetanse i behandlingskjeden. Nytilsatte LIS får systematisk og eksplisitt tilbud om å gå dubleringsvakter i løpet av de to første arbeidsukene, og dette tas inn i sjekklisten for nytilsatte. Statens helsetilsyn vil påpeke følgende områder som forsatt kan utgjøre et forbedringsområde:
- Det fremkom ved det stedlige tilsynet at det ikke var omforente definerte kriterier for når medisinsk mottaksteam skal alarmeres, men at dette besluttes av LIS ut fra skjønn
- Det var ikke omforente oppfatninger og praksis for hvordan foretakets prosedyreverk skulle benyttes
Statens helsetilsyn har i sin vurdering sett at det forelå forbedringsmuligheter for rutiner og styringssystemer for sikring av rett kompetanse, og særlig for den del av styringen som omhandler kontroll av iverksatte tiltak. Vi har imidlertid ikke kommet fram til at rutinene og styringssystemene for dette området var utenfor god praksis. Statens helsetilsyn vil likevel vise til internkontrollforskriften som forutsetter at ledelsen systematisk følger med på at etablerte rutiner fungerer. Særlig viktig er dette på identifiserte risikoområder.
8. Samlet vurdering/oppsummering og konklusjon
Statens helsetilsyn har kommet til at det foreligger brudd på spesialisthelsetjenesteloven § 2-2.
Vi har i vår vurdering særlig lagt vekt på at den behandlingen pasienten mottok når det gjelder administrasjon av oksygen, forsinket oppstart av antibiotikabehandling og manglende tilsyn av lege ved endring i bevissthetstilstanden, samlet sett utgjør et brudd på kravet til forsvarlig behandling etter spesialisthelsetjenesteloven § 2-2.
Ved vår vurdering av de gjeldende rutinene og praksis ved helseforetaket på tidspunktet for hendelsen, har vi kommet til at helseforetaket ikke i tilstrekkelig grad forebygget svikt i pasientbehandlingen. Samlet sett har vi i vår vurdering kommet til at gjeldende rutiner og praksis utgjorde et brudd på forsvarlighetskravet etter spesialisthelsetjenesteloven § 2-2
Statens helsetilsyn har merket seg at helseforetaket har implementert en rekke endringer i rutiner og prosedyrer på bakgrunn av hendelsen.
Statens helsetilsyn ser positivt på at det er iverksatt tiltak for å forbedre rutiner og praksis ved avdelingen for å redusere risikoen for fremtidig svikt ved administrasjon av oksygen. Vi forutsetter at foretaket i sitt videre kvalitetsarbeid følger med på hvordan de ulike prosedyrene som skal bidra til at kritisk syke pasienter sikres rett kompetanse for helsehjelpen i akuttmottaket faktisk gjør det.
Statens helsetilsyn ser at standardiserte pasientforløp kan lette samhandlingen mellom avdelinger for de pasientene som kommer inn med symptomer og problemstillinger som passer inn i et standardisert behandlingsforløp. Vi vil minne om at helseforetaket må være oppmerksom på de utfordringer standardisering av behandlingsløp medfører for samhandling og kommunikasjon mellom ulike avdelinger og helsepersonell for pasienter som faller utenfor de standardiserte behandlingsforløpene.
Vi minner i den forbindelse om foretakets plikt til å kontrollere at tiltak er implementert og fungerer, jf. internkontrollforskriften.
Tilsynssaken ved Statens helsetilsyn er ved dette brevet avsluttet. Dersom XXXX i forbindelse med denne rapporten ønsker et eget møte med Statens helsetilsyn for å diskutere selve saken, bes det om at det tas direkte kontakt med saksbehandler for å avtale møtetidspunkt og rammer for et slikt møte.
Fylkesmannen i XXXX vil på bakgrunn av denne saken og de tidligere tilsynssakene mot akuttmottaket ved XXXX, følge opp de sårbare områdene hendelsen har avdekket og de tiltakene XXXX har startet eller er i ferd med å gjennomføre. Tilsynet med akuttmottaket vil derfor videreføres av Fylkesmannen.
Statens helsetilsyn har forsøkt å få tak i folkeregistrert adresse til pasientens pårørende, ved å ta kontakt med folkeregisteret, helseforetaket og med XXXX direkte gjennom sist kjente telefonnummer, uten å lyktes. Pasientens pårørende er derfor ikke informert om vår avgjørelse. Dersom helseforetaket er kjent med pårørendes nåværende adresse bes det om at dere orienterer ham om avgjørelsen.
Med hilsen
XXXX
XXXX
XXXX
XXXX
Kopi til:
Fylkesmannen XXXX
Klinikksjef XXXX
Klinikksjef XXXX
Vedlegg: Oversikt pasientforløpet
Juridisk saksbehandler: XXXX
Helsefaglig saksbehandler: XXXX
Helsefaglig saksbehandler: XXXX
Lenker om varsel om alvorlige hendelser
Avgjørelser i enkeltsaker – søkeside
Enkeltsaker fra helse- og omsorgstjenesten og varselsaker (§ 3-3 a)
Varsel om alvorlig hendelse i helse- og omsorgstjenesten
Hovedmeny for varselordningen